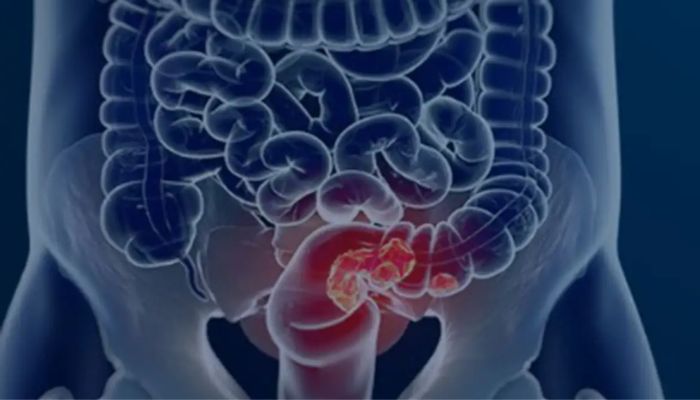
O Ministério da Saúde anunciou nesta quinta-feira (21) a incorporação de um novo protocolo nacional para rastreamento do câncer colorretal no Sistema Único de Saúde (SUS). O Teste Imunoquímico Fecal (FIT, na sigla em inglês) passa a ser o exame de referência para homens e mulheres assintomáticos entre 50 e 75 anos de idade. Segundo a pasta, o teste apresenta sensibilidade entre 85% e 92% para identificar possíveis alterações.

A estratégia pode ampliar o acesso de mais de 40 milhões de brasileiros à prevenção e à detecção precoce da doença, segundo o ministério.
Esse tipo de câncer é o segundo mais frequente no Brasil, excluindo os tumores de pele não melanoma. A estimativa do Instituto Nacional do Câncer (Inca) para cada ano do triênio 2026-2028 é de 53,8 mil novos casos.
Um estudo recente estimou um aumento de quase três vezes nas mortes por esse tipo de câncer até 2030. Uma das razões que explicam a grande mortalidade da doença é o fato de a maioria dos pacientes só descobrir o câncer em estágios avançados, justamente o que o rastreamento organizado quer impedir.
O FIT é um exame de fezes que detecta pequenas quantidades de sangue oculto, invisíveis a olho nu, que podem ser sinal de pólipos, lesões pré-cancerígenas ou câncer no intestino. Diferentemente dos exames antigos de sangue oculto nas fezes, o FIT utiliza anticorpos específicos para identificar sangue humano, o que aumenta a precisão do teste.
O paciente recebe um kit para coleta em casa. Depois, o material é enviado para análise laboratorial. Caso o resultado detecte sangue oculto, o paciente será encaminhado para exames complementares. A colonoscopia é considerada o padrão-ouro para avaliação do intestino porque permite visualizar diretamente o cólon e o reto, além de retirar pólipos durante o procedimento, evitando que algumas lesões evoluam para câncer.
O exame FIT não exige preparo intestinal, não precisa de dieta restritiva antes da coleta, pode ser feito com apenas uma amostra, é menos invasivo e tem maior adesão da população.
A diretriz com as orientações para essa nova testagem foi elaborada por especialistas e recebeu parecer favorável da Comissão Nacional de Incorporação de Tecnologias no SUS (Conitec), em março deste ano.
Por - Agência Brasil
O INCAvoluntário, área de ações sociais do Instituto Nacional do Câncer (Inca), está convocando doadores para contribuir com o Programa Nutrir, que ajuda os pacientes em situação de vulnerabilidade social a manterem uma alimentação saudável.

O Inca é referência nacional em tratamento oncológico e, apesar de suas quatro unidades ficarem no Rio de Janeiro, atende pacientes de diversas regiões do país, pelo Sistema Único de Saúde (SUS).
Durante o período de internação no hospital, esses pacientes e seus acompanhantes recebem assistência integral. No entanto, ao retornarem para casa, muitos não conseguem manter uma alimentação adequada ou adquirir os alimentos especiais recomendados, explica a gerente-geral do INCAvoluntário, Fernanda Vieira.
Por isso, o Programa Nutrir distribui para as famílias vulneráveis um cartão alimentação, que pode ser usado em mercados, hortifrutis e outros estabelecimentos do tipo, com um valor mensal de R$ 150, pago por até 15 meses.
"O tratamento continua, o paciente continua vindo ao Inca para consultas, exames e acompanhamento, e uma alimentação adequada contribui para a melhora da qualidade de vida. Com o cartão, ele pode comprar alimentos frescos, como frutas, legumes e verduras que contribuem para a recuperação da saúde", explica Fernanda.
Outros pacientes recebem uma bolsa de alimentos, com itens como arroz, feijão, macarrão, aveia e leite em pó. "É uma ajuda que parece simples, mas, para quem está em tratamento, faz toda a diferença. Apoia não só o paciente, mas também a família e traz mais dignidade para quem já está passando por um momento delicado", complementa a gerente-geral do INCAvoluntário.
Somente no primeiro trimestre desde ano, o projeto já beneficiou 1.758 pacientes adultos e 99 crianças. Em 2025, as recargas no cartão-alimentação somaram quase R$ 1,4 milhão, e cerca de 2 mil bolsas de alimentos foram entregues.
Uma das beneficiadas é Rosana de Oliveira, mãe de Rafaela, de 14 anos, paciente do Inca há um ano e três meses. "Com o tratamento fica muito difícil trabalhar, por isso quero agradecer bastante a quem já contribui. Talvez essa pessoa nem tenha noção do bem que está fazendo. Recebemos lá pelo dia 20 e, como a gente já não tem mais quase dinheiro nessa época do mês, conseguimos repor itens de mais necessidade, como carne, frutas e legumes", conta Rosana.
Para aumentar o alcance este ano, foi lançada a campanha Alimente a Esperança, que está recebendo doações, via pix ou cartão de crédito, até o dia 28 de maio. As informações estão disponíveis no Instagram do INCAvoluntário.
Apesar de o INCAvoluntário ser ligado ao hospital, as ações da área são realizadas por voluntários e totalmente custeadas por doações. Além de alimentos, o projeto também concede auxílio-transporte e distribui brinquedos e brindes em datas especiais, como Natal e Dia das Mães.
Os voluntários também realizam atividades nos hospitais, como musicoterapia e palhaçaria.
Por - Agência Brasil
Sete em cada dez brasileiros com diabetes (70%) afirmam que a doença afeta de modo significativo o bem-estar emocional. Setenta e oito por cento relatam ter ansiedade ou preocupação com o futuro, e dois em cada cinco pacientes se sentem sós ou isolados em função da doença.

Os dados são de pesquisa feita pelo Global Wellness Institute (GWI), em parceria com a Roche Diagnóstica, que explorou percepções sobre o diabetes, a vida com a doença e as ferramentas de manejo.
A pesquisa foi realizada em setembro de 2025, em nível global, com 4.326 pessoas com diabetes, com idade igual ou maior que 16 anos, das quais 20% no Brasil. O levantamento foi feito em 22 países.
Além do Brasil, foram pesquisadas pessoas na Austrália, Áustria, Bélgica, Chile, Croácia, República Tcheca, Dinamarca, Alemanha, Hong Kong, Índia, Japão, Kuwait, Países Baixos, Polônia, Portugal, Romênia, Arábia Saudita, África do Sul, Espanha, Turquia e Reino Unido.
No grupo de pacientes com diabetes tipo 1, o estudo mostra que 77% afirmam ser afetados de modo significativo em seu bem-estar emocional.
Diabetes
O diabetes é causado pela produção insuficiente ou a má absorção de insulina, hormônio que regula a glicose no sangue e garante energia para o organismo. A doença pode causar o aumento da glicemia e as altas taxas podem levar a complicações no coração, nas artérias, nos olhos, nos rins e nos nervos. Em casos mais graves, pode levar à morte.
Já o Diabetes Melito tipo 1 (DM1) é uma doença crônica não transmissível, hereditária, caracterizada pela destruição das células do pâncreas responsáveis pela produção e secreção de insulina, o que resulta em deficiência na secreção desse hormônio no organismo.
O Brasil ocupa a 6ª posição mundial em casos de diabetes, de acordo com o Atlas Global do Diabetes 2025 da International Diabetes Federation (IDF), com um total de 16,6 milhões de adultos diagnosticados com a doença.
Resultados
A pesquisa mostra ainda que para 56% dos entrevistados no Brasil, o diabetes limita a capacidade de passar o dia fora de casa; 46% afirmam ter dificuldades em situações comuns, como trânsito ou reuniões longas. Outros 55% dizem não acordar plenamente descansados, devido aos efeitos das variações glicêmicas durante a noite.
A maior parte dos pacientes diz que não se considera atendido pelo modelo atual de cuidado, apesar dos avanços registrados. Somente 35% se consideram muito confiantes no gerenciamento da própria condição, o que sinaliza a existência de problemas para o controle e previsibilidade da doença.
Em torno de 44% dos consultados defendem que tecnologias mais inteligentes, que possam prever mudanças nos níveis de glicose, deveriam ser priorizadas para prevenção de complicações.
Já 46% dos pacientes que usam medidores tradicionais, como os glicosímetros, ou testes de ponta de dedo, consideram que os sensores de monitoramento contínuo de glicose (CGM, do nome em inglês) deveriam ser adotados devido à capacidade de funcionarem como alertas preditivos.
Previsibilidade
Cinquenta e três por cento dos entrevistados apontam que a principal funcionalidade desejada em sensores com inteligência artificial (IA) é a capacidade de prever níveis futuros de glicose. Esse número sobe para 68% entre os pacientes com diabetes tipo 1.
Saber as tendências antecipadas dos níveis de glicose daria a 56% dos brasileiros consultados a sensação de estarem no controle da doença, enquanto 48% comentaram que a redução de surpresas de picos e quedas de glicose inesperadas aumentaria sua qualidade de vida.
Entre os pacientes com diabetes tipo 1, 95% consideram fundamentais ferramentas capazes de prever hipoglicemia e hiperglicemia, o que facilitaria sua condição.
Monitoramento
Segundo o vice-presidente da Sociedade Brasileira de Diabetes (SBD), André Vianna, já é do conhecimento de todos que o diagnóstico precoce e o acompanhamento médico contínuo são de grande importância para evitar complicações decorrentes da doença.
Para o endocrinologista, o uso de tecnologias pode ser o diferencial, principalmente para pacientes com diabetes tipo 1, porque a glicemia dela oscila muito:
“O ideal para esses pacientes é ter um monitoramento contínuo da glicose por meio de sensores que já estão amplamente disponíveis em grande parte do mundo. Esse sensor permite à pessoa entender precocemente o que vai acontecer nas próximas horas antes desse diagnóstico acontecer. A pessoa vai saber se a glicose dela daqui a meia hora vai estar alta ou baixa e pode tomar uma atitude preventiva”, explicou o médico.
Vianna comentou que uma das vantagens é que esses sensores levam as pessoas a apresentar menos complicações e menores gastos para o sistema público de saúde.
“Essas pessoas vão acabar indo menos para o hospital, vão se internar menos, vão menos para o pronto-socorro. Isso, inclusive, além de melhorar a saúde, diminui o custo do tratamento. Por isso, o monitor contínuo já é algo bastante estabelecido no mundo”, afirmou o vice-presidente da SBD.
Mercado no Brasil
No Brasil, esses aparelhos são bastante difundidos entre as pessoas de maior poder aquisitivo. No sistema público de saúde, entretanto, não houve disponibilização em larga escala, informou.
No país, há quatro empresas que comercializam esses aparelhos. Em países ricos, eles são amplamente disponibilizados para as pessoas com diabetes, por meio de operadoras de saúde privadas, como nos Estados Unidos, e de sistemas de saúde, gratuitamente, casos da França e do Reino Unido.
Para Vianna, o uso de sensores e de tecnologias como a inteligência artificial (IA) pode melhorar a qualidade de vida das pessoas.
“Vem diminuir essa carga do diabetes, esse estresse diário e constante das pessoas que convivem com diabetes e com a incerteza do que vai acontecer com a sua glicose daqui a algum tempo, atrapalhando muitas vezes as funções diárias do indivíduo - o sono, o trabalho, atrapalhando, por vezes, momentos de descontração”.
O vice-presidente da SBD esclareceu que o sensor é benéfico para o diabetes tipo 1 e para o diabetes tipo 2. “Os benefícios no diabetes tipo 1 são vistos mais de imediato, no curto prazo, às vezes no mesmo dia. E no diabetes tipo 2, são vistos a longo prazo, com menos internações e menos complicações”.
SUS
Em janeiro de 2025, o Ministério da Saúde tornou pública a decisão de não incorporar ao Sistema Único de Saúde (SUS) o monitoramento contínuo da glicose por escaneamento intermitente em pacientes com diabetes mellitus tipos 1 e 2.
A decisão está na Portaria número 2 , da Secretaria de Ciência, Tecnologia e Inovação e do Complexo Econômico Industrial da Saúde, do ministério.
Em dezembro do ano passado, a Comissão de Saúde da Câmara dos Deputados aprovou o Projeto de Lei 323/25, que obriga o SUS a fornecer gratuitamente dispositivos para monitorar a glicose de pacientes com diabetes mellitus por dispositivo de escaneamento intermitente.
A proposta será ainda analisada, em caráter conclusivo, pelas comissões de Finanças e Tributação; e de Constituição e Justiça e de Cidadania. Para virar lei, o texto deve ser aprovado pela Câmara e pelo Senado.
Procurado pela Agência Brasil, o Ministério da Saúde não se pronunciou sobre o tema.
Por -Agência Brasil
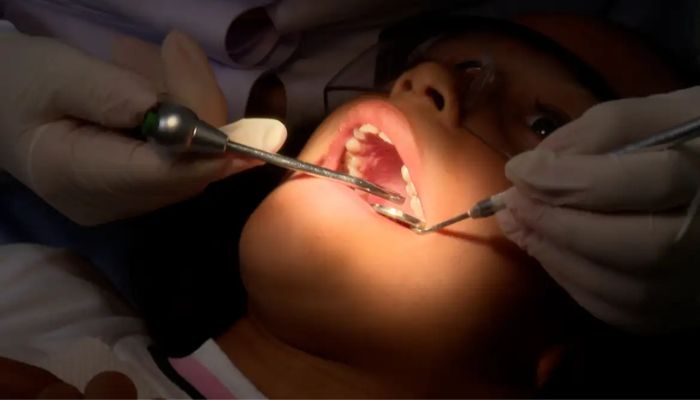
A partir deste ano, os meses de julho serão marcados por campanhas e ações de conscientização sobre a importância da saúde bucal. 

As medidas fazem parte do Julho Neon, instituído pela Lei 15.408/2026, assinada pelo presidente Luiz Inácio Lula da Silva e pelo ministro da Saúde, Alexandre Padilha.
A norma reforça a prioridade do Executivo em relação ao tema. Em maio de 2023, criou a Política Nacional de Saúde Bucal no âmbito do Sistema Único de Saúde (SUS).
A iniciativa fortaleceu o Brasil Sorridente, programa de assistência odontológica criado em 2004, com os principais objetivos:
- ampliar a cobertura de saúde bucal no SUS;
- reduzir os índices de cáries e outras doenças bucais;
- oferecer tratamento odontológico especializado (tratamento de canal e próteses);
- incorporar a saúde bucal na atenção primária, média e de alta complexidade.
Unidades odontológicas
Em agosto de 2025, foram entregues 400 Unidades Odontológicas Móveis, a partir do investimento de R$ 152 milhões do Novo PAC Saúde.
Esses veículos itinerantes servem para ampliar o acesso da população, especialmente em áreas remotas ou de difícil acesso, por meio do atendimento direto às comunidades.
Por -Agência Brasil
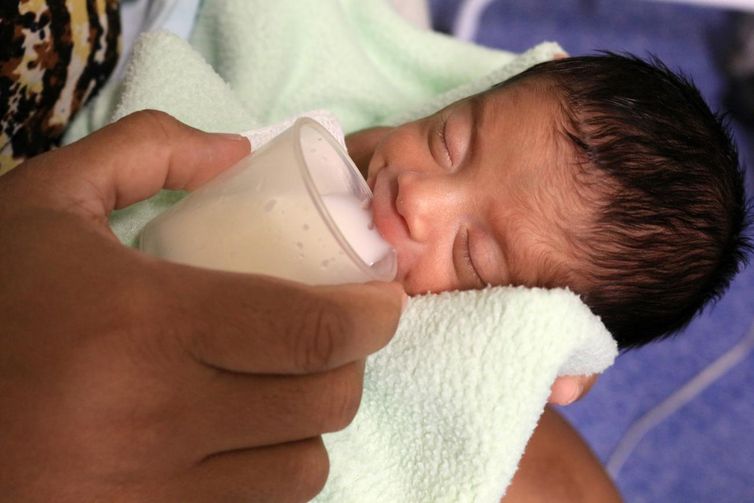
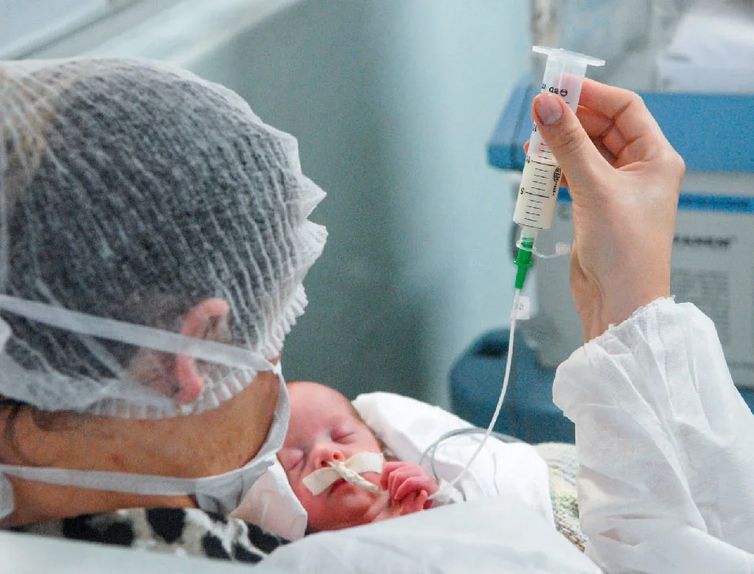
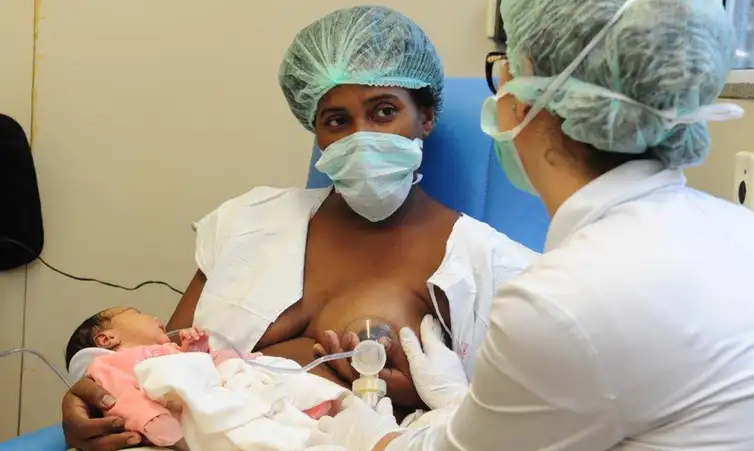
A Rede Brasileira de Bancos de Leite Humano da Fundação Oswaldo Cruz (rBLH-BR/Fiocruz) promove de segunda-feira (18) a quarta-feira (21), o I Congresso da Rede Global de Bancos de Leite Humano, no Rio de Janeiro.

Com o tema 15 Anos Promovendo Equidade e Resiliência, o evento celebra os 15 anos do Dia Mundial de Doação de Leite Humano e propõe uma reflexão sobre os avanços, desafios e perspectivas da mobilização mundial para a promoção da doação de leite humano como ação essencial para a saúde de recém-nascidos prematuros e de baixo peso internados.
O Brasil reúne mais de 230 bancos de leite humano.
Desafio
A coordenadora da rBLH e do Banco de Leite Humano (BLH) do Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira, da Fiocruz (IFF/Fiocruz), Danielle Aparecida da Silva, ressalta que o grande desafio é sensibilizar as mulheres lactantes a doar o excesso de leite e não jogar fora.
“É muito comum ver uma mulher que está produzindo muito leite jogar fora o excedente que seu bebê não consome. A gente precisa sensibilizar muito mais a sociedade para que ela se direcione aos bancos de leite. Temos que levar esse conhecimento a ela, para que não jogue fora, mas doe aos bancos de leite humano”, disse Danielle à Agência Brasil.
O banco de leite humano é um serviço de saúde para toda a sociedade, que apoia as mulheres a amamentarem e coleta a produção excedente. O leite humano doado passa por um processamento e controle de qualidade e é direcionado a recém-nascidos prematuros e de baixo peso ao nascer.
“Só que a gente ainda não alcança o volume suficiente para atender 100% desses bebês. Porque, muitas vezes, essa doação é flutuante ao longo do ano. Após o mês de maio, quando a gente consegue sensibilizar mais a sociedade, a doação cai muito”, explica.
A baixa doação ocorre, principalmente, no período de férias e das festas de fim de ano.
O Banco de Leite do Instituto Fernandes Figueira registra, em alguns meses, entre 100 e 150 doadoras que produzem uma média de 100 litros a 150 litros por mês.
Danielle lembrou que com a proximidade do inverno, começam as doenças respiratórias e há a internação de muitos bebês. Com isso, aumenta o número de receptores, mas o volume de leite não consegue atender.
A coordenadora destacou que todo o leite doado para a rede é muito mais do que um alimento, constitui um recurso terapêutico para esses bebês, porque vai atuar na imunidade, no desenvolvimento dessa criança e apoiando em sua alta hospitalar mais cedo.
Doações
A doação de leite humano registrou aumento de 8%, mas Danielle considera esse crescimento ineficiente. “A gente precisava ampliar ainda mais”, disse.
No Brasil, o Distrito Federal já alcançou a autossuficiência na doação de leite humano. “Ou seja, ele coleta uma quantidade de leite que consegue atender 100% dos bebês”.
O Rio Grande do Sul e Santa Catarina também estão conseguindo alcançar essa sustentabilidade. O mesmo não ocorre nas regiões Norte e Nordeste, onde a grande maioria dos estados tem apenas um banco de leite, à exceção do Amazonas e Pará.
No estado do Rio de Janeiro, há uma rede de 17 bancos de leite humano, sendo dois em Petrópolis e um em Nova Friburgo, na região serrana; um em Campos, no norte fluminense; um em Volta Redonda, no centro-sul do estado; os demais estão situados na capital e na região metropolitana do Rio.
Não houve, entretanto, aumento das doações, segundo Danielle.
“Permaneceram estáveis e, em alguns meses, até diminuiu o número de doações”.
Avanços
Danielle destacou que um dos avanços alcançados nos últimos 15 anos aconteceu durante a epidemia de covid 19, com o distanciamento geográfico das pessoas.
“A rede se reinventou e, em vez de o Ministério da Saúde trazer o slogan para celebrar o dia mundial, a própria rede lançou um primeiro edital para escolha do slogan, aberto a toda a sociedade, não apenas aos profissionais de saúde, mas a toda a sociedade”, explicou.
O edital foi lançado em inglês, francês e espanhol e recebeu propostas dos cinco continentes.
“Da Argentina até a Índia”, destacou a coordenadora da rBHL.
Uma votação popular escolheu o slogan vencedor no primeiro ano da pandemia: A pandemia trouxe mudanças; a sua doação traz esperança.
Nos últimos anos, as campanhas do ministério trazem os slogans vencedores.
“O resultado foi tão positivo que o processo de escolha dos slogans anuais prossegue dessa forma até hoje”, afirma Danielle.
Em 2016, por exemplo, a vencedora veio do Equador, com o lema “A solidariedade nutre e a vida cresce”.
Referência
Há 40 anos, o Brasil desenvolve soluções inovadoras para bancos de leite humano, iniciativa liderada pela Fundação Oswaldo Cruz (Fiocruz), que possibilitou a construção da maior e mais complexa Rede de Bancos de Leite Humano do mundo.
A atuação brasileira é reconhecida internacionalmente no âmbito da cooperação em saúde, envolvendo os ministérios da Saúde e o das Relações Exteriores, por meio da Agência Brasileira de Cooperação (ABC), além da parceria estratégica com a Organização Pan-Americana da Saúde/(Opas) e a Organização Mundial da Saúde (OMS).
A Fiocruz abriga o único Centro Colaborador da Opas/OMS para Bancos de Leite Humano (BRA-87), único com essa designação em escala mundial, coordenando ações voltadas à qualificação de serviços e ao fortalecimento de redes em diferentes países.
A primeira comemoração do Dia Nacional de Doação de Leite Humano ocorreu no Brasil em 2004. Mas a data de 19 de maio foi escolhida como Dia Mundial de Doação de Leite Humano durante o V Congresso Brasileiro de Bancos de Leite Humano e I Fórum de Cooperação Internacional em Bancos de Leite Humano, realizado no país, em 2010.
A partir daí, outros países passaram a celebrar a data, que busca incentivar a doação, ampliar o debate público e dar visibilidade ao papel estratégico dos bancos de leite humano.
Congresso
Entre os temas que serão debatidos durante o congresso estão os impactos da pandemia da covid-19, as emergências sanitárias relacionadas às mudanças climáticas, os desafios impostos por crises humanitárias e os caminhos necessários para fortalecer respostas globais alinhadas aos Objetivos de Desenvolvimento Sustentável (ODS), especialmente o ODS 3 (Saúde e Bem-estar).
A programação reunirá especialistas, gestores públicos, organismos internacionais, pesquisadores e representantes da sociedade civil de diversos países, consolidando-se como espaço de articulação, cooperação internacional e produção de conhecimento.
O congresso será no Hotel Windsor Guanabara, na região central do Rio de Janeiro, no formato híbrido - zoom e transmissão pelo canal da rBLH no YouTube -, a partir das 8h.
A programação pode ser conferida na página da rBLH.
Por - Agência Brasil
A obesidade se tornou o maior fator de risco para a saúde no Brasil, superando a hipertensão, que foi o elemento de maior preocupação por décadas.
Agora, a pressão alta está em segundo lugar, seguida do quesito glicemia elevada.

Esse é um dos destaques da análise nacional do Estudo Global sobre Carga de Doenças, feito por milhares de pesquisadores de todo o mundo, cobrindo mais de 200 países.
O diagnóstico brasileiro foi publicado na edição de maio da revista científica The Lancet Regional Health - Americas. O levantamento enfatiza que a população passou por grandes mudanças no estilo de vida nas últimas décadas, como aumento da urbanização.
Esse cenário contribuiu para reduzir os níveis de atividade física, adotar dietas hipercalóricas, ricas em sal e com excesso de alimentos ultraprocessados.
O endocrinologista Alexandre Hohl, membro da Associação Brasileira para o Estudo da Obesidade e Síndrome Metabólica (Abeso) e da Sociedade Brasileira de Endocrinologia e Metabologia, também destaca essas mudanças.
Segundo ele, esses comportamentos contribuem para que os brasileiros vivam em um "ambiente obesogênico". Para ele, a obesidade é um dos maiores desafios de saúde pública que o país precisa enfrentar.
"A obesidade não é apenas excesso de peso, mas uma doença crônica inflamatória e metabólica que aumenta simultaneamente o risco de diabetes tipo 2, hipertensão, infarto, AVC e vários tipos de câncer.”
Números
Essas alterações no estilo de vida e suas consequências ficam evidentes na comparação com os dados mais antigos apresentados, de 1990. Naquele ano, os três maiores fatores de risco eram a hipertensão, seguida pelo tabagismo e a poluição por materiais particulados no ar.
O Índice de Massa Corporal (IMC) elevado, o principal indicador da obesidade, figurava em sétimo lugar e a glicemia elevada, em sexto. Em 2023, a obesidade passa a ocupar a primeira posição, após crescimento constante no risco atribuído, que acumulou 15,3% desde 1990.
A comparação entre 1990 e 2023 traz boas e más notícias: por um lado, o risco de morte ou de perda de qualidade de vida causado pela poluição particulada do ar caiu 69,5%.
Por outro, a queda também foi expressiva, de aproximadamente 60%, nos casos do tabagismo, prematuridade e baixo peso ao nascer e alto índice de colesterol LDL.
Porém, de 2021 a 2023, o risco por tabagismo apresentou um ligeiro aumento de 0,2%, após muitos anos de queda sustentada.
Chama atenção ainda o risco atribuído à violência sexual durante a infância, que aumentou quase 24%. Este fator aparecia na 25ª posição em 1990 e saltou para o 10º em 2023.
Veja a lista atual de maiores fatores de risco à mortalidade ou perda da qualidade de vida:
- Índice de massa corporal elevado;
- Hipertensão;
- Glicemia elevada;
- Tabagismo;
- Prematuridade ou baixo peso ao nascer;
- Abuso de álcool;
- Poluição particulada do ar;
- Mau funcionamento dos rins;
- Colesterol alto;
- Violência sexual na infância.
Por - Agência Brasil





.jpg)


_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)



