O aumento do número de casos de sarampo registrado nos Estados Unidos, México e Canadá – que sediarão jogos da Copa do Mundo 2026 – acende o alerta para a necessidade de vacinação dos turistas brasileiros que viajarão a esses países. Juntos, os três respondem por 70% dos casos nas Américas.

A observação foi feita nesta terça-feira (9) à Agência Brasil pela infectologista Natalie Del Vecchio, do Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira, da Fundação Oswaldo Cruz (IFF/Fiocruz).
“O sarampo é uma doença altamente contagiosa”, disse. Isso significa que uma pessoa com o vírus consegue transmiti-lo para muitas outras simultaneamente. “E a gente tem visto a baixa cobertura vacinal nesses países e também no Brasil”, observou Natalie Del Vecchio.
Expansão
No ano passado, a Organização Mundial da Saúde (OMS) alertou para a expansão dos casos, quando o Canadá registrou 5.062 ocorrências, o que levou à perda da certificação de país livre da doença. Em 2026, foram confirmados 124 casos no território canadense.
O México elevou o número de sete casos, notificados em 2024, para 6.152 registros em 2025. Somente em janeiro deste ano, foram 1.190 casos, de acordo com informações preliminares. Nos Estados Unidos, por sua vez, ocorreram 2.144 casos em 2025 e 721 em janeiro de 2026.
Segundo a infectologista do IFF/Fiocruz, o perigo é maior para os brasileiros que viajam para esses países sem estarem com o esquema vacinal contra sarampo completo. A vacinação pode evitar a eventual reintrodução do vírus no Brasil.
Natalie lembrou que, em novembro de 2024, o Brasil recebeu da Organização Pan-Americana da Saúde (Opas) a recertificação de país livre do sarampo. O documento foi entregue ao presidente Luiz Inácio Lula da Silva e à então ministra da Saúde, Nísia Trindade. Em 2016, o Brasil já havia alcançado essa posição de nação livre da circulação endêmica do sarampo mas, em 2018, as baixas coberturas vacinais permitiram a reintrodução do vírus no país.
Risco
“A baixa cobertura vacinal é um risco para o nosso país de reintrodução do vírus no Brasil”, afirmou a infectologista. Em 2025, foram notificados 38 casos no país, todos importados de nações vizinhas. Em janeiro de 2026, foram registrados dois casos de sarampo, de uma mulher de 22 anos. no Rio de Janeiro, e de um bebê de 6 meses, em São Paulo. Os dois não tinham registro de vacinação.
Natalie Del Vecchio recomenda que mesmo as pessoas que não vão viajar para os países-sede da Copa do Mundo devem procurar completar o calendário vacinal. Para aquelas acima de 1 ano de idade até 30 anos, são necessárias duas doses da vacina contra sarampo e, de 30 a 60 anos, uma dose.
“Se a pessoa já tem o calendário dela completo, não precisa tomar uma dose extra da vacina. Se o calendário não estiver completo, os viajantes que se destinam aos países-sede da Copa devem completar o esquema vacinal. Essas pessoas viajarão com tranquilidade, exatamente para não estarem adquirindo o vírus do sarampo, nem trazendo para o nosso país. Para, exatamente, evitar um novo surto e novos casos do sarampo no Brasil”, afirmou a infectologista.
Reforço
O Ministério da Saúde lançou campanha nacional orientando brasileiros que viajarão aos Estados Unidos, México e Canadá para a Copa do Mundo a reforçar a vacinação contra o sarampo. Para crianças de 6 a 11 meses, a recomendação é que tomem a dose zero pelo menos 15 dias antes da viagem. Na faixa de 12 meses a 29 anos, é necessário ter duas doses.
Os adultos de 30 a 59 anos devem ter recebido pelo menos uma dose ao longo da vida. Outra recomendação é que a aplicação da vacina Tríplice Viral (que também protege contra caxumba e rubéola) deve ocorrer pelo menos 15 dias antes da viagem. As doses estão disponíveis gratuitamente nas unidades de saúde do Sistema Único de Saúde (SUS).
Gravidade
O sarampo é uma doença grave que pode deixar sequelas por toda a vida e até causar a morte. As principais complicações variam de acordo com as fases da vida do paciente. Para crianças, pode causar pneumonia, infecções de ouvido, encefalite aguda (inflamação no encéfalo – parte do sistema nervoso dentro do crânio) e morte. Em adultos, causa pneumonia. E, em gestantes, pode resultar em parto prematuro e bebê com baixo peso.
Altamente contagiosa, a doença se espalha pela tosse, fala ou respiração. Uma pessoa infectada pode contaminar outras antes mesmo de saber que está doente. Os sintomas mais comuns são febre alta, tosse persistente, coriza, irritação nos olhos, e manchas vermelhas que começam no rosto e depois no corpo. Os sintomas costumam aparecer entre sete e 14 dias após o contato com o vírus.
Por - Agência Brasil
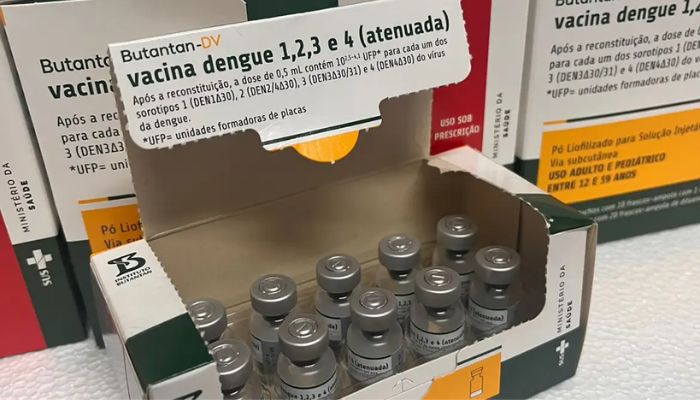
O Ministério da Saúde anunciou, nesta segunda-feira (8), a suspensão temporária da imunização contra a dengue no país com a vacina desenvolvida pelo Instituto Butantan.

A pasta informou que 42 pessoas apresentaram sintomas mais severos após a vacinação, sendo que três precisaram de internação e dois desses morreram.
O ministro da Saúde, Alexandre Padilha, afirmou que não é possível concluir que os eventos adversos foram causados pela vacina, mas representam um sinal de alerta e serão investigados por um comitê de especialistas.
“Essa descontinuidade tem um objetivo que é a ação de precaução, para que o Ministério da Saúde, a Anvisa [Agência Nacional de Vigilância Sanitária] e o Butantan aprofundem a investigação nos 42 casos, que são episódios de reações adversas da vacina, para buscar fatores de risco nessas pessoas, fazer uma espécie de estudo de caso-controle”, disse em coletiva de imprensa.
“O Ministério da Saúde tem total confiança na capacidade institucional do Butantan”, destacou Padilha ao enfatizar a importância da vacinação para a redução e eliminação de doenças no país.
A suspensão vale apenas para a vacina produzinda pelo Butantan, e não inclui o imunizante Qdenga, produzido pelo laboratório Takeda e aplicado no Sistema Único de Saúde.
Até o dia 30 de maio, pouco mais de 500 mil doses da vacina do Butantan foram aplicadas em todo o país. O imunizante foi incorporado ao Sistema Único de Saúde (SUS) em janeiro deste ano. Na ocasião, o Ministério da Saúde adotou a estratégia de vacinação para avaliar o impacto do imunizante na dinâmica populacional da dengue.
Para isso, passou a vacinar a população em três municípios-piloto: Botucatu (SP), Maranguape (CE) e Nova Lima (MG). Nessas localidades, o público-alvo é composto por adolescentes e adultos de 15 a 59 anos, que é a indicação aprovada para o Programa Nacional de Imunizações (PNI). Em março, também foi promovida uma ação de vacinação na região de Araguaína (TO).
Em fevereiro, o SUS passou a vacinar contra a dengue os profissionais de saúde da atenção primária, com a previsão de imunizar 1,2 milhão de trabalhadores da linha de frente, de unidades básicas de saúde, por exemplo. Os casos graves registrados foram identificados nesse público-alvo.
O Ministério da Saúde destaca que a decisão de descontinuar a estratégia de vacinação não invalida a eficácia do imunizante. E as pessoas que foram vacinadas ainda usufruem do benefício que a vacina oferece, que é a proteção contra a dengue.
A recomendação do sistema de farmacovigilância dá mais tempo para que sejam realizados estudos adicionais para encontrar eventuais fatores de risco.
Serão investigados o histórico clínico das pessoas, as doenças preexistentes, os fatores de risco individuais, as causas alternativas, possíveis desvios de qualidade e erros de imunização.
Casos graves
A vigilância é permanente e parte da rotina do PNI, com fluxo de investigação posterior. Os casos graves foram analisados pelo Comitê Interinstitucional de Farmacovigilância de Vacinas e outros Imunobiológicos (Cifavi) e pela Câmara Técnica de Assessoramento em Imunizações (Ctai), que recomendou a suspensão da vacinação com o imunizante do Butantã.
Das pouco mais de 500 mil doses aplicadas em todo o país, 3.703 pessoas tiveram sintomas parecidos com os da dengue - 0,7% do total de vacinados.
Desses, 42 apresentaram sintomas de alarme, que são: dor abdominal, vômito persistente ou sangramento – 0,008% dos vacinados – eventos raros, porém inesperados, já que não foram relatados durante a fase de estudos da vacina.
Três pessoas apresentaram sintomas graves e foram hospitalizadas:
- Uma mulher, 39 anos, apresentou febre, mialgia e náuseas seis dias após receber a vacina, evoluindo para sintomas de dengue grave, com choque e necessidade de UTI; recebeu alta.
- Uma mulher, 48 anos, desenvolveu sintomas de dengue grave, com comprometimento neurológico (meningoencefalite) 19 dias após a vacinação; evoluiu para óbito.
- Um homem, 58 anos, iniciou quadro febril cinco dias após a vacinação, evoluindo rapidamente para sintomas de dengue graves, com choque refratário; evoluiu para óbito.
Observação
Segundo o ministro Alexandre Padilha, a população que recebeu a vacina do Instituto Butantan nos últimos 21 dias terá um acompanhamento especial para identificar algum sinal ou qualquer outra reação adversa.
A orientação do Ministério da Saúde é procurar uma unidade de saúde em caso de intensificação dos seguintes sintomas: febre, dor abdominal intensa e contínua, vômitos persistentes, tontura, sangramentos, sonolência intensa, irritabilidade, sinais de desidratação ou piora do estado geral.
Reavaliação da estratégia
Em nota, o Instituto Butantan informou que a vacinação contra a dengue será temporariamente interrompida para reavaliação da estratégia vacinal. A medida visa garantir a segurança da população nas próximas etapas da vacinação.
“O Instituto Butantan, como já demonstrado em casos recentes, seguirá trabalhando com o mais absoluto rigor para aprofundar as informações sobre o uso da vacina para que, em se confirmando sua segurança, a vacinação possa ser retomada em breve, com toda a tranquilidade para a população atendida pelo SUS”, disse a instituição.
Segundo o Instituto, a vacina teve eficácia global de 79,6% e 89% contra a dengue grave em estudo publicado em revista científica internacional. Nos três municípios onde houve vacinação em massa da população, o acompanhamento de farmacovigilância se mostrou positivo, sem casos importantes de reação adversa na população.
Por - Agência Brasil
O que você come no café da manhã tem um impacto maior nos seus níveis de energia ao longo do dia do que você imagina, já que certos alimentos causam aumentos rápidos de glicose que podem levar posteriormente a cansaço, fome constante e desejos por comida.
Um artigo da Associação de Dietistas do Reino Unido explica que o café da manhã é a primeira refeição do dia e geralmente é consumido de 2 a 3 horas após acordar.
Por que é importante tomar café da manhã?
Além de quebrar o jejum noturno, esta refeição ajuda-nos a recuperar a energia após várias horas de repouso e os processos de recuperação que o nosso corpo realiza durante a noite.
Nesse sentido, tomar o café da manhã é fundamental para atender às necessidades nutricionais diárias, pois é onde se obtêm fibras, vitaminas e minerais, e esse hábito também torna os níveis de energia mais estáveis.
A mesma fonte indica que um café da manhã de boa qualidade está associado a um melhor controle da glicemia, menor risco de ganho de peso e menor probabilidade de desenvolver síndromes metabólicas, diabetes tipo 2 ou doenças cardiovasculares.
Pelo contrário, pular constantemente essa refeição pode causar deficiências nutricionais, aumentar a sensação de fome durante o dia e levar ao aumento do consumo de lanches, fatores que contribuem para o desenvolvimento da obesidade.
Que alimentos devo comer no café da manhã para evitar picos de glicose?
Se você quer aprender a tomar um café da manhã saudável, estas são as opções de alimentos que você deve consumir para manter o açúcar no sangue estável:
1. Saladas
Especialistas da Clínica de Nutrição Von Saalfeld recomendam consumir saladas ou vegetais antes dos carboidratos, pois essa ordem ajuda a retardar a absorção da glicose e previne picos glicêmicos. As fibras presentes nos vegetais criam uma base digestiva que retarda o processamento dos carboidratos provenientes de pão, macarrão ou arroz.
2. Proteínas magras
Além disso, a Associação Americana de Diabetes destaca que um dos principais objetivos do café da manhã é manter a sensação de saciedade até a hora do almoço.
Para alcançar esse objetivo, ela sugere incluir alimentos ricos em proteínas e fibras, nutrientes que são digeridos mais lentamente e controlam os hormônios relacionados à fome.
Esses alimentos incluem ovos, iogurte grego, queijo cottage, nozes e tofu. Além disso, um café da manhã equilibrado com esses alimentos previne desejos por comida antes das refeições e ajuda a manter os níveis de açúcar no sangue dentro da faixa normal.
3. Fibra
As fibras e as proteínas compartilham diversos benefícios para a saúde, incluindo a prevenção de picos de glicose. Segundo a Associação Americana de Diabetes, aveia, frutas como frutas vermelhas, maçãs, peras e abacate, sementes como chia, linhaça e cânhamo, e leguminosas são uma boa opção para o café da manhã.
4. Gorduras saudáveis
As gorduras proporcionam uma sensação de saciedade por mais tempo. No entanto, alimentos como bacon, salsichas ou ovos fritos contêm grandes quantidades de gorduras saturadas, o que aumenta o risco de desenvolvimento de doenças cardiovasculares.
Uma alternativa da Associação Americana de Diabetes é preparar esses alimentos com spray de cozinha e optar por versões com menos temperos.
5. Grãos integrais
Se você come pão ou cereal no café da manhã, a Clínica de Nutrição Von Saalfeld explica que primeiro você deve verificar o rótulo nutricional para descobrir o tamanho da porção, bem como a quantidade de carboidratos e fibras que eles contêm.
O ideal é escolher produtos integrais com maior teor de fibras, entre 2,5 e 4,9 g por porção, bem como aqueles que tenham pelo menos 5 g a mais de fibras.
Os alimentos que você escolhe e a ordem em que os consome no café da manhã são fatores essenciais para cuidar da sua saúde.
Por - o Globo
Lei publicada nesta segunda-feira (8) define diretrizes básicas para a melhoria do atendimento de saúde a pessoas que convivem com a dor e institui 5 de julho o Dia Nacional de Conscientização e Enfrentamento da Dor Crônica.

A norma assegura atendimento integral no Sistema Único de Saúde (SUS) e prevê orientações prévias sobre riscos e possíveis efeitos adversos dos tratamentos.
De acordo com a Associação Internacional para o Estudo da Dor, dor crônica é aquela com duração maior que 30 dias.
Campanhas anuais
A data será representada pela cor verde e deverá mobilizar o Poder Público na promoção de campanhas de conscientização todos os anos.
A iniciativa busca ampliar o acesso a informações qualificadas sobre opções terapêuticas disponíveis no SUS, combater o preconceito e estimular gestores de saúde a adotarem abordagens multiprofissionais humanizadas e eficazes.
Impacto na população
Estima-se que a dor crônica afete cerca de 60 milhões de brasileiros. Ao reconhecer a dimensão do problema, a lei pretende fortalecer políticas públicas voltadas ao diagnóstico, tratamento e acompanhamento desses pacientes.
Por- Agência Brasil
Alergia, inchaço, dor intensa, manchas, deformação e perda de partes do corpo, queimaduras, sangramento, queloides, infecções, necrose e até morte. Estas foram algumas das sequelas graves do uso do polimetilmetacrilato (PMMA) apontadas nesta segunda-feira (1º) pelo Conselho Federal de Medicina (CFM) para justificar a proibição do uso médico deste material como substância em preenchimentos na pele. 

O uso injetável do produto por médicos será proibido oficialmente a partir desta terça-feira (2), com a publicação da resolução nº 2.461/2026 do CFM no Diário Oficial da União.
O presidente da entidade, José Hiran da Silva Gallo, destacou a importância de coibir o uso deste polímero em procedimentos de preenchimento intradérmico, com finalidade estética ou reparadora. “Essa é uma decisão ética de extrema importância para a segurança da população e, especialmente, do paciente.”
A resolução do CFM regula apenas o ato médico e não impõe regras a outras profissões, como explica a relatora da resolução do CFM, a cirurgiã plástica e conselheira Graziela Bonin.
“A partir de agora, qualquer uso do PMMA e a publicidade de que está usando o PMMA passa a ser uma infração, independentemente de eventual dano, independentemente de chegar ao conselho a denúncia de que algum paciente foi prejudicado”, diz a média Graziela Bonin.
O que é o PMMA?
O PMMA é um material plástico transparente e somente pode ser comercializado se possuir registro na Agência Nacional de Vigilância Sanitária (Anvisa). Quando usado na estética, no formato injetável, se apresenta no formato de gel com microesferas e funciona como um preenchedor definitivo facial e corporal.
Riscos
Com base nos posicionamentos das sociedades brasileiras de Cirurgia Plástica e de Dermatologia, a relatora da resolução explicou que o PMMA desencadeia uma reação inflamatória crônica.
"Por estar entremeado nos tecidos onde é injetado, o produto pode levar, ao longo do tempo, a reações inflamatórias crônicas, formação de granulomas (pequenos nódulos), migração do material e hipercalcemia (cálcio) e doença renal crônica", alertou Graziela.
A especialista acrescentou que o risco do uso para preenchimento corporal é diretamente proporcional ao volume injetado no paciente.
A médica detalhou a dificuldade em retirar o produto do corpo do paciente, após as reações. Ao exibir diversos registros de cirurgias que exigiram a remoção de vastas áreas de tecido saudável (como gordura subcutânea e músculos) onde o material se infiltrou, Bonin demonstrou que os procedimentos resultaram na mutilação de grandes áreas dos corpos de pacientes.
"É uma cirurgia muito mutilante. Não tem outra forma de tratar. Às vezes, alguns imunossupressores muito potentes podem ser usados, mas o paciente está fadado a usá-lo ao longo da vida”, afirmou.
Exceções de uso médico
A única exceção para o uso como preenchimento prevista na resolução do CFM é para o tratamento da lipodistrofia – perda ou redistribuição de gordura no corpo – em pacientes com HIV/aids devido aos antirretrovirais. Essa técnica de tratamento foi incorporada pelo Ministério da Saúde em 2004. Neste caso, o CFM autoriza a atuação médica somente em unidades de alta complexidade credenciadas pelo Sistema Único de Saúde (SUS), em conformidade com os protocolos clínicos e diretrizes terapêuticas.
Banimento do PMMA
A conselheira destacou que, em janeiro de 2025, o CFM solicitou à Anvisa o banimento total da comercialização do PMMA como preenchedor de corpos e faces. A motivação seriam mortes provocadas pelo uso do PMMA, segundo o CFM, por profissionais não médicos - como biomédicos e odontologistas.
Na ocasião, o CFM também apresentou alternativas ao uso do PMMA como preenchedor. De acordo com a conselheira, a agência reguladora respondeu, por meio de nota técnica, que não via necessidade de intervenção no mercado naquele momento, devolvendo a responsabilidade aos conselhos profissionais.
Nesta segunda-feira (1º), o presidente do CFM informou que pretende se reunir com representantes da Anvisa para solicitar novamente a proibição do uso do PMMA, exceto o tratamento da lipodistrofia assistida na rede pública. “Vamos marcar uma reunião com o presidente da Anvisa [Leandro Safatle] para sensibilizá-lo sobre esse produto, que tem que ser banido das prateleiras do nosso mercado.”
Anvisa
Procurada pela Agência Brasil, a Anvisa alegou que o produto é seguro, quando usado estritamente dentro das regras atuais. “Com base nas evidências disponíveis, concluiu-se que, quando utilizado conforme as indicações aprovadas e sob condições adequadas de uso, os produtos aprovados apresentam perfil de risco-benefício aceitável.”
Com isso, a agência rejeita medidas adicionais de restrição ao PMMA além das já implementadas.
“Desde 2022, a Anvisa reforça que o PMMA serve para correções de defeitos na pele e volumetria por razões de saúde (como sequelas de doenças) e sob indicação médica. Não há indicação para aumento de volume meramente estético”, disse em nota.
A Anvisa declarou também que o produto é de uso exclusivo de profissionais de medicina.
“A indicação e a aplicação do PMMA devem ser restritas a profissionais médicos legalmente habilitados e devidamente treinados no procedimento, considerando os riscos inerentes e a necessidade de domínio anatômico e técnico.”
Atualmente existem dois preenchedores intradérmicos a base de PMMA registrados no Brasil pela Anvisa: Linnea Safe, da empresa Lebon Produtos Farmacêuticos Ltda; e Biossimetric, da empresa MTC Medical Comercio Industria Importação e Exportação de Produtos Biomedicos Ltda.
Confira aqui as indicações de uso aprovadas no Brasil.
A Anvisa reforça que qualquer efeito não desejado decorrente do uso do produto ou queixas técnicas relatadas por pacientes e profissionais de saúde e empresas devem ser notificados ao próprio órgão em formulário online do Notivisa.
A notificação auxilia a agência nas tomadas de decisão sobre o produto e procedimentos de uso.
Por- Agência Brasil
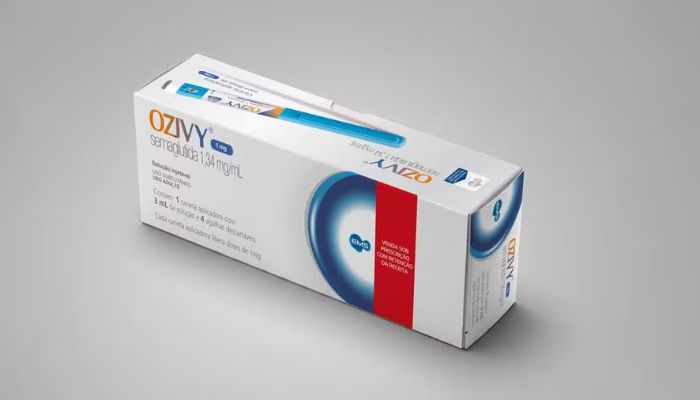
A primeira caneta de semaglutida brasileira, o Ozivy, da EMS, deu o passo decisivo para chegar às farmácias: a Anvisa definiu o preço máximo que pode ser cobrado pelo medicamento. O teto fixado é o mesmo do Ozempic — R$ 803,44 sem o imposto. O valor permite que a EMS pratique preços próximos aos da concorrente estrangeira, mas a empresa afirmou que pretende cobrar 30% a menos.
A caneta foi anunciada nesta semana, após a liberação da Agência Nacional de Vigilância Sanitária (Anvisa). A definição do preço máximo é uma etapa obrigatória para que qualquer medicamento possa ser comercializado no Brasil. É a Câmara de Regulação do Mercado de Medicamentos (CMED), órgão vinculado à Anvisa, quem estabelece esse teto e nenhuma farmácia pode cobrar acima dele.
Na decisão, a CMED enquadrou o Ozivy na chamada "categoria 4", destinada a novas apresentações de medicamentos que já existem no mercado. Ou seja, o produto foi comparado ao Ozempic e ao Wegovy, e, por isso, pode praticar o mesmo preço máximo.
O preço máximo ao consumidor para as canetas de 1,5 ml — dosagem que a EMS também lançará — é de R$ R$803,44 sem ICMS.
O imposto varia entre os estados, o valor final muda conforme a região: em São Paulo, com alíquota de 18%, o teto chega a R$ 1.314,37; em Alagoas, onde a alíquota é de 19%, o limite sobe para R$ 1.330,60. Para as versões de 3 ml, que a EMS também vai trazer ao mercado, o preço máximo sem imposto é de R$ 1.399,72.
Mas o teto regulatório não determina quanto o medicamento vai custar nas farmácias — isso é uma decisão comercial da empresa.
No anúncio da aprovação do Ozivy, a EMS afirmou que praticará preços 30% menores do que os cobrados pela concorrência. Hoje, as canetas de menor dosagem do Ozempic são encontradas por cerca de R$ 900. Com isso, a expectativa é de uma caneta com preços próximos de R$ 630.
O g1 entrou em contato com a EMS que informou que na próxima semana vai apresentar o preço de mercado do medicamento e a data para a chegada às farmácias.
O que os especialistas explicam é que a queda da patente pode aquecer o mercado e tornar os preços menores e mais acessíveis. A Anvisa tinha até o início do ano 17 pedidos de registro de medicamentos à base de semaglutida e essa foi a primeira aprovação.
A Novo Nordisk, que era a detentora da patente, já vem sinalizando mudanças na política de preços, oferecendo de entrada gratuitamente na compra de duas unidades, por exemplo.
Quais versões do Ozivy serão comercializadas?
A EMS está autorizada a produzir quatro apresentações do medicamento, todas com solução injetável de 1,34 mg/ml:
- Cartucho de 1,5 ml com caneta aplicadora
- Dois cartuchos de 1,5 ml
- Cartucho de 3 ml
- Dois cartuchos de 3 ml
Por - G1


.jpg)






_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)








