Mais da metade dos pacientes diagnosticados com alguns tipos de câncer tabaco-relacionados no Brasil não sobrevivem à doença. Em alguns casos, a letalidade chega a mais de 80%, como o câncer de esôfago. A lista inclui ainda cânceres de cavidade oral, estômago, cólon e reto, laringe, colo do útero e bexiga.

Os dados fazem parte do estudo Impactos do tabagismo além do câncer de pulmão, divulgado nesta quarta-feira (27), Dia Nacional de Combate ao Câncer, pela Fundação do Câncer. A publicação analisou a incidência, mortalidade e letalidade de sete tipos de câncer tabaco-relacionados e reforça que o cigarro se mantém como um dos maiores causadores de câncer e mortes evitáveis no país.
Em entrevista à Agência Brasil, o consultor médico e coordenador do estudo, Alfredo Scaff, destacou que o objetivo é chamar a atenção da população, mostrando que o tabagismo segue como principal responsável pelo câncer de pulmão, mas também é responsável por outros tipos de cânceres, de grande importância.
“Fomos atrás de saber quais são esses cânceres e qual é essa importância. Estudamos sete tipos de câncer que apresentaram fortíssima correlação com o tabagismo e com alta mortalidade e letalidade”, disse, ao explicar que a mortalidade se refere à quantidade de óbitos dentro de uma população, enquanto a letalidade abarca a força com que uma determinada doença leva os pacientes à morte.
O câncer, atualmente, representa a segunda maior causa de morte no Brasil, somando 239 mil óbitos em 2022 e 704 mil novos casos estimados para 2024, segundo dados do Instituto Nacional do Câncer (Inca). Os cânceres tabaco-relacionados analisados no estudo foram responsáveis por 26,5% das mortes por câncer em 2022 e representam 17,2% dos novos diagnósticos estimados para este ano.
Incidência, mortalidade e letalidade
Para chegar à letalidade, os pesquisadores fizeram o cálculo com base nas taxas ajustadas, tanto de incidência quanto de mortalidade, dos Registros de Câncer de Base Populacional (RCBP) e do Sistema de Informação sobre Mortalidade (SIM).
Para o câncer de cavidade oral, a letalidade é 43% nos homens e 28% nas mulheres, com destaque para a Região Nordeste, que apresenta maior letalidade entre os homens (52%). Já entre as mulheres, o Norte alcançou a maior letalidade, atingindo 34%.
Para o câncer de esôfago, foi observada alta letalidade estimada em ambos os sexos – acima de 80% para a maioria das regiões brasileiras, com destaque para o Sudeste, onde o índice, entre homens, é 98%.
Para o câncer de estômago, a letalidade é 71%, sendo que a Região Norte apresentou o maior índice (83%). Já no caso do câncer de cólon e reto, a letalidade estimada entre homens foi 48% e, entre as mulheres, 45%.
Já a letalidade estimada para o câncer de laringe no Brasil, entre homens, foi 65%. O estudo aponta alta relevância em relação à letalidade da doença entre o sexo feminino, variando de 48% a 88% em todas as regiões brasileiras. Os valores das taxas de incidência mostraram que a ocorrência desse tipo de câncer é cinco vezes maior em homens do que em mulheres.
Em relação ao câncer do colo do útero, a letalidade da doença é 42%. O estudo destaca a contribuição do tabagismo para taxas de incidência e de mortalidade na Região Norte, sendo que a doença tem prevenção primária disponível também por meio da vacinação contra o HPV, além de um programa de detecção precoce.
Para o câncer de bexiga, a letalidade estimada em homens e mulheres foi 44% e 43%, respectivamente. A letalidade, segundo Scaff, é um indicador que impacta na mortalidade da doença, além de um reflexo da agressividade dessas doenças e da dificuldade no diagnóstico precoce e no tratamento.
Alerta
“Todos esses cânceres têm uma forte atribuição ao tabagismo. A gente não pode dizer que o tabagismo é a única causa de nenhum deles, mas é uma causa muito, muito forte para o desenvolvimento deles. De modo geral, todos os cânceres que acometem células epiteliais, que recobrem superfícies, são afetadas pelos compostos do tabaco. A nicotina e milhares de outras substâncias agridem o desenvolvimento dessas células”, alertou Scaff.
O pesquisador destacou que as substâncias contidas em produtos derivados do tabaco passam, num primeiro momento, pela boca, pela orofaringe e pela laringe, sendo que uma parte deglutida vai para o esôfago – e segue em diante. “Existe uma correlação forte e vários estudos que demonstram a associação do tabagismo, por exemplo, com o câncer do colo do útero,” informou.
“As substâncias do cigarro agem sobre o epitélio – e a vagina é um órgão com epitélio que se renova com muita frequência. Essas substâncias podem levar à uma diminuição da imunidade local, ocasionando abertura maior para infecções como pelo HPV, que se manifesta de forma muito mais intensa nesses casos, levando ao desenvolvimento do câncer de colo do útero,” explicou Scaff.
“Há toda uma cadeia de eventos que pode estar potencializando o desenvolvimento desse câncer. E o tabagismo participa de forma muito ativa dessa cadeia”, concluiu.
Por - Agência Brasil
A Sociedade Brasileira de Infectologia (SBI) lançou nesta terça-feira (26) a campanha digital HIV/Aids - Lembrar para jamais esquecer, que consistirá na divulgação de informações sobre a transmissão do vírus e o desenvolvimento da doença, recuperando a história da Aids no mundo, o que inclui falar sobre sua relação com a desigualdade social e o estigma.
A população que tem entre 13 e 29 anos é o principal público-alvo da ação.

Postagens, vídeos e uma minissérie documental destacam, entre outros dados, que em 2022, quase um quarto (23,4%) dos diagnósticos foram de jovens com idade entre 15 e 24 anos.
O primeiro dos quatro episódios da minissérie irá ao ar no canal da entidade no YouTube, no dia 1º de dezembro, Dia Mundial de Combate à Aids. Produção traz balanço das quatro décadas do HIV no país e relatos de histórias e experiências de quem viveu e conviveu com o vírus, em épocas e realidades diferentes, mostrando as mudanças e transformações da jornada de quem lida com isso diariamente.
Boletim
A entidade também alerta para o aumento de casos entre mulheres com 50 anos de idade ou mais. A porcentagem subiu de 11,4% dos diagnósticos, em 2012, para 20,3% em 2022. Naquele ano, o último que tem os dados consolidados em relatório pelo Ministério da Saúde, verificou-se uma porcentagem de 40,7% de casos novos entre pessoas com idade entre 20 e 29 anos.
De acordo com o Boletim Epidemiológico HIV/Aids divulgado em dezembro de 2023, pelo Ministério da Saúde, 489.594 infecções foram notificadas entre 2007 e 2023. A maioria dos casos, 345.069 (70,5%), em homens, ante 144.364 (29,5%) em mulheres.
De 1980 a junho de 2023, foram registrados 1.124.063 casos de aids no Brasil. O boletim destaca que, em média, houve 35,9 mil novos casos de aids nos últimos cinco anos.
Conforme ressalta o coordenador científico da SBI, Alexandre Naime Barbosa, é importante detectar a infecção por HIV o quanto antes. Ele observa, porém, que parte significativa da população fica sem acesso à rede de atendimento em saúde, tanto a que permitiria o diagnóstico precoce, por meio de testes, como ao tratamento. O direito ao teste consta da Lei 9.313/96, que data do governo de José Sarney. O texto diz que é obrigatório assegurar acesso universal e gratuito aos medicamentos anti-retrovirais pelo Sistema Único de Saúde (SUS).
PrEP
"Assim como tuberculose, hanseníase e um série de outras infecções, o HIV/Aids é, no Brasil, uma doença determinante social. Ao todo, 65% dos novos casos, em 2022, foram entre pretos e pardos, ou seja, negros, porque eles têm menos acesso a estratégias de prevenção. É onde a PrEP [Profilaxia Pré-Exposição] nem chega, as pessoas não conhecem", afirma Barbosa. O boletim da pasta de Saúde destaca que, "até 2013, a cor de pele branca representava a maior parte dos casos. Nos anos subsequentes, houve um aumento de casos notificados entre pretos e principalmente em pardos, representando mais da metade das ocorrências a partir de 2015. Em 2022, entre os casos notificados no Sinan [Sistema de Informação de Agravos de Notificação], 29,9% ocorreram entre brancos e 62,8% entre negros".
A PrEP consiste em, antes da relação sexual, tomar comprimidos (tenofovir + entricitabina) que blindam o organismo de possíveis contatos com o HIV. A pessoa em PrEP realiza acompanhamento regular, por meio de consultas médicas e testagem para o HIV e outras Infecções Sexualmente Transmissíveis (IST).
A PrEP está disponível no SUS desde 2018 e tem sido usada principalmente por homens gays e brancos. Além dessa característica de orientação sexual, também corresponde ao perfil predominante dos usuários a alta escolaridade. Em 2022, cerca de 50 mil pessoas utilizavam o método preventivo, número que saltou para 73 mil no ano passado. Somente na capital paulista, são quase 26 mil pessoas.
Perguntado em relação ao desenvolvimento de uma vacina que imunize contra o HIV, o coordenador do Comitê Científico de HIV/Aids e ISTs da entidade, José Valdez Madruga, lembra o fracasso do Estudo Mosaico, realizado em oito países da Europa e Américas e que testou uma substância em 3,9 mil pessoas. A conclusão foi a de que o imunizante não tinha eficácia. "Foi um banho de água fria. O estudo pegava partes do vírus HIV e foi interrompido, porque a vacina era segura, mas não prevenia contra o HIV", explica.
Na coletiva de imprensa do lançamento da campanha, diversos influencers foram convidados a debater aspectos da comunicação em torno da temática. Uma das sugestões foi a de que haja multiplicidade de veículos e linguagens de comunicação ao transmitir as mensagens, que devem simplificar os termos e evitar um vocabulário rebuscado, para facilitar a compreensão por todo o público.
Na ocasião, o influenciador Lucas Raniel defendeu que os comunicadores, jornalistas ou não, substituam palavras que remetam à guerra, parando de escrever ou dizer expressões como "luta contra o HIV/Aids". "A gente é tratada como alvo", declara.
Por - Agência Brasil
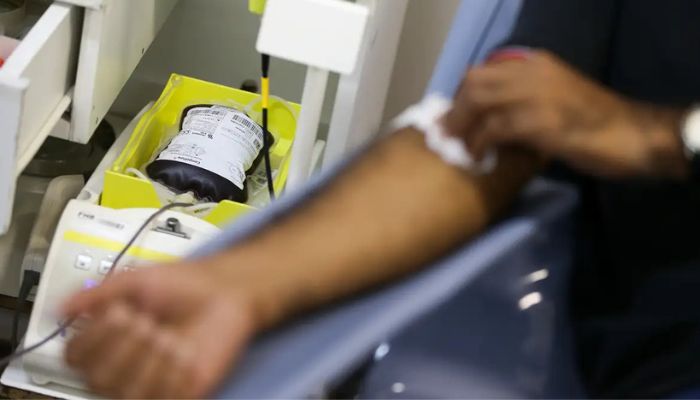
Hemocentros de todo o país lembram, nesta segunda-feira (25), o Dia Nacional do Doador do Sangue. A data foi instituída há 60 anos em homenagem à Associação Brasileira de Doadores Voluntários de Sangue.

Marcar a passagem do dia é estratégico para essas instituições, porque o mês de novembro precede as comemorações de fim de ano e as férias, períodos em que costuma ocorrer baixa nos estoques dos bancos de sangue, de acordo com o Ministério da Saúde.
O diretor-presidente da Fundação Hemocentro de Brasília, Osnei Okumoto, alerta para o risco de a oferta de sangue diminuir após o crescimento da procura típica de novembro. Isso porque neste mês pode ocorrer maior demanda pelos hospitais.
“Neste momento que se aproxima de dezembro, há o aumento das cirurgias eletivas de grande porte. Médicos, antes de saír de férias, querem atender seus pacientes, e os pacientes querem fazer cirurgias nesse período para chegar em dezembro totalmente recuperados”, disse Okumoto em entrevista à Rádio Nacional de Brasília.
Segundo ele, além da procura maior habitual em novembro, preocupa especialmente a baixa nos estoques do grupo sanguíneo O positivo. “As pessoas falam: ah, o O positivo tem bastante’, mas como 36% da população são O positivo, também temos 36% de chance de ter pacientes O positivo.”
O diretor ainda alerta para a baixa de sangue tipo O negativo, considerado doador universal, que é mais raro do que os demais grupos sanguíneos. O estoque dos dois tipos de sangue é considerado “crítico” em outros estados, como ocorre na maior rede de hemocentros do país, que fica em São Paulo.
Libertadores da América
O Hemocentro de Brasília está aproveitando a etapa final da Copa Libertadores da América, que ocorrerá no próximo sábado (30) entre Botafogo e Atlético Mineiro, para convocar os torcedores dos dois times a doarem sangue - uma disputa que só terá vencedores: “a gente provocou as duas torcidas para que elas pudessem doar antes da final”, contou Osnei Okumoto.
Em cada doação, o sangue colhido de uma pessoa pode ajudar até quatro pacientes que poderão receber hemocomponentes obtidos com a centrifugação ou congelamento do sangue doado, ou hemoderivados produzidos a partir do fracionamento do plasma por processos físico‑químicos.
O sangue doado é utilizado por pacientes com câncer ou com doenças hematológicas, por pessoas que se submetem a cirurgias de grande porte, operações de caráter emergencial e nas intervenções seletivas.
Aplicativo
Para facilitar a captação de doadores, o Ministério da Saúde criou no ano passado o aplicativo Hemovida. A ferramenta, disponível nas lojas de app dos aparelhos celulares e na plataforma Meu SUS Digital, torna disponível a carteira virtual do doador com informações de registro pessoal e saúde, úteis em situações de emergência, e o histórico de doações.
A Organização Mundial da Saúde (OMS) considera ideal que no mínimo 3,5% da população doem sangue. No Brasil, apenas 1,4% da população doa sangue de acordo com o Ministério da Saúde (dado de 2022). A proporção representa 14 doadores a cada mil habitantes.
Para doar sangue é preciso gozar de boa saúde, ter entre 16 e 69 anos de idade, pesar mais de 51 quilos e ter IMC (índice de massa corporal) maior ou igual a 18,5. Menores de 18 anos devem apresentar o formulário de autorização e cópia do documento de identidade com foto dos responsáveis. Idosos devem ter realizado pelo menos uma doação de sangue antes dos 61 anos, entre outras orientações. Saiba mais aqui.
O Ministério da Saúde também divulgou a lista de hemocentros em todos os estados. Além do dia nacional, há o Dia Mundial do Doador de Sangue, celebrado em 14 de junho. A doação é voluntária e não há remuneração para a iniciativa.
O verbo doar vem das palavras “donare”, que em latim significa “dar um presente”, e “donum” traduzido como “presente” ou “dom”. A doação pode ser feita sem preocupação. O procedimento tem segurança absoluta e não reutiliza material de coleta anterior.
Por - Agência Brasil
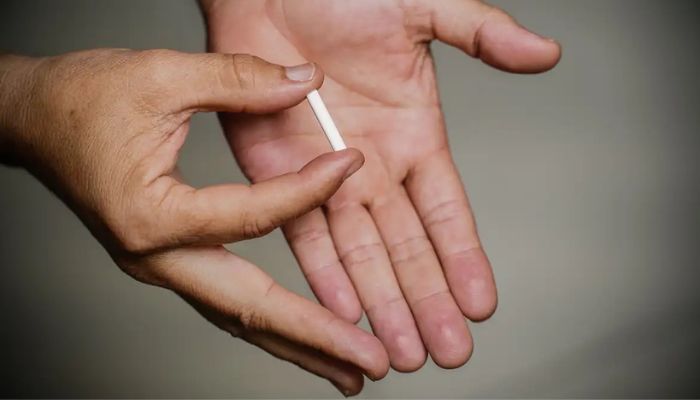
A Agência Nacional de Vigilância Sanitária (Anvisa) publicou nesta sexta-feira (22) no Diário Oficial da União resolução que atualiza as regras sobre o uso de implantes hormonais, popularmente conhecidos como chips da beleza.
O dispositivo, segundo definição da própria agência, mistura diversos hormônios – inclusive substâncias que não possuem avaliação de segurança para esse formato de uso.

A nova resolução mantém a proibição de manipulação, comercialização e uso de implantes hormonais com esteroides anabolizantes ou hormônios androgênicos para fins estéticos, ganho de massa muscular ou melhora no desempenho esportivo. O texto também proíbe a propaganda de todos os implantes hormonais manipulados ao público em geral.
“Uma novidade significativa dessa norma é a corresponsabilidade atribuída às farmácias de manipulação, que agora podem ser responsabilizadas em casos de má prescrição ou uso inadequado indicado por profissionais de saúde. Essa medida amplia a fiscalização e promove maior segurança para os pacientes, exigindo mais responsabilidade de todos os envolvidos no processo”, disse em nota Sociedade Brasileira de Endocrinologia e Metabologia (Sbenm).
“É importante destacar que essa nova resolução não significa aprovação do uso de implantes hormonais nem garante sua segurança. Ao contrário, reforça a necessidade de cautela e soma-se à resolução do Conselho Federal de Medicina (CFM), que já proibia a prescrição de implantes sem comprovação científica de eficácia e segurança”, destacou a nota.
Entenda
Em outubro, outra resolução da Anvisa havia suspendido, de forma generalizada, a manipulação, a comercialização, a propaganda e o uso de implantes hormonais. À época, a agência classificou a medida como preventiva e detalhou que a decisão foi motivada por denúncias de entidades médicas como a Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febrasgo) que apontavam aumento no atendimento de pacientes com problemas.
Na avaliação da Sbem, a nova resolução atende à necessidade de ajustes regulatórios em relação a publicação anterior. A entidade também avalia a decisão de proibir a propaganda desse tipo de dispositivo como importante “para combater a desinformação e proliferação de pseudoespecialistas, sem o conhecimento médico adequado, comuns nas redes sociais”.
oe - Ag~encia Brasil
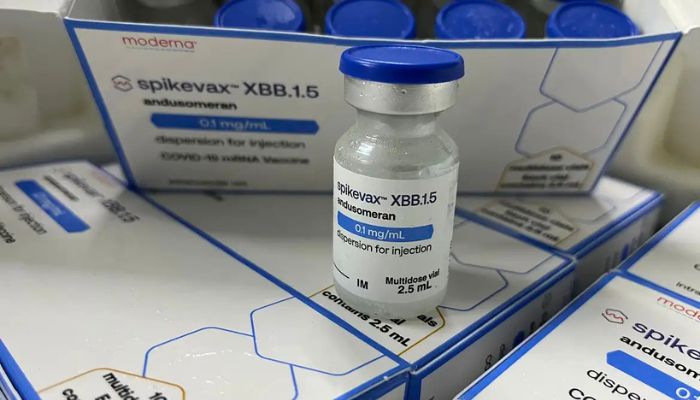
A Agência Nacional de Vigilância Sanitária (Anvisa) aprovou nesta sexta-feira (22) a atualização da composição das vacinas Spikevax, da farmacêutica Adium, e Comirnaty, da Pfizer. Ambas são utilizadas no Brasil para a prevenção da covid-19.

A atualização consiste na alteração da cepa usada na produção do imunizante e atende a normas recém-publicadas pela própria Anvisa. As doses devem ser atualizadas periodicamente, de modo a conter as cepas recomendadas pela Organização Mundial da Saúde (OMS), como já acontece com a composição da vacina contra a influenza.
Em nota, a Anvisa destacou que a OMS trabalha no monitoramento das variantes do vírus da covid em circulação no mundo e na verificação da manutenção da eficácia das vacinas disponíveis. “Sua última recomendação foi publicada em 26 de abril deste ano, quando informou sobre a necessidade de atualização dos imunizantes para a cepa JN.1”.
De acordo com a agência, o Brasil conta atualmente com três vacinas monovalentes aprovadas para a prevenção da covid-19, mas apenas a Spikevax e a Comirnaty solicitaram a atualização à entidade.
“Em setembro deste ano, a Anvisa priorizou a análise de dados e provas apresentados pelas empresas, por se tratar de imunizantes previstos no Programa Nacional de Imunizações (PNI) do Ministério da Saúde.”
Indicação
A indicação das duas vacinas em questão segue sendo a mesma de seus respectivos registros: para uso em indivíduos a partir de 6 meses de idade. Já o esquema posológico varia de acordo com o produto a ser administrado, a idade do paciente e seu esquema de vacinação prévia.
Para mais informações, a Anvisa orienta que sejam consultadas as bulas da Spikevax e da Comirnarty, disponíveis no Bulário Eletrônico da Anvisa.
Por - Agência Brasil
De janeiro a outubro de 2024, a Empresa Brasileira de Hemoderivados e Biotecnologia (Hemobrás) coletou 160,9 mil litros de plasma, componente essencial para a produção de medicamentos hemoderivados. O número supera a meta de 150 mil litros definida em contrato da empresa com o Ministério da Saúde para 2024.
O volume, que representa um recorde histórico na coleta de plasma, é 7,2% acima do captado em 2023. De acordo com a Hemobrás, a estimativa é fechar o ano com cerca de 200 mil litros captados. “Os números atingidos representam um marco para a saúde pública brasileira e para o papel estratégico da Hemobrás no país”, informou a empresa.

Segundo a parceira do Ministério da Saúde, o abastecimento da produção nacional com produtos da empresa será influenciado positivamente pela produção recorde. Para a presidente da empresa, a médica Ana Paula Menezes, as conquistas da Hemobrás refletem o compromisso da empresa com a saúde pública e com o Sistema Único de Saúde (SUS), que é seu único cliente. “Estamos aprimorando, a cada dia, a missão de levar mais saúde e qualidade de vida à população brasileira”, completou em texto divulgado pela Hemobrás.
Para atingir a expectativa de captação, a empresa vem investindo na qualificação de hemocentros em todo o país para garantir o aumento da capacidade de armazenamento de plasma e o aperfeiçoamento dos processos. O objetivo é evitar o descarte do plasma, decorrente de problemas no transporte dos hemocentros até o Complexo Fabril de Goiana, em Pernambuco.
Descarte
A empresa conseguiu ainda outra conquista histórica: a queda de 90% no descarte de plasma após o processo de triagem, que avalia a aptidão das bolsas coletadas para a produção de hemoderivados. O descarte passou de 30% para 3%. “O descarte, nesse processo, não está ligado ao desperdício, mas a problemas diversos que afetam a qualidade industrial, como o caso do transporte”, esclareceu.
A Hemobrás identificou, por meio de estudos técnicos, os principais fatores que resultaram no descarte e, assim, pôde alcançar índices melhores. “Os resultados refletem o empenho conjunto e continuado que busca ampliar a busca ativa por mais plasma em hemocentros de todas as regiões do país e o aproveitamento máximo do plasma industrial enviado à Hemobrás”, analisou a gerente de Produtos e Suprimentos Farmacêuticos da Hemobrás, Melissa Papaléo.
Para fortalecer os processos e reduzir a proporção do total descartado, a Empresa definiu uma série de soluções, como a melhoria no processo logístico de transporte do plasma. “Em parceria com a Octapharma, a Hemobrás passou a utilizar caixas de papelão para acomodar as bolsas de plasma, o que diminuiu de forma significativa as perdas por quebra durante o transporte. Não era uma prática comum para a Octapharma, mas a parceira adaptou-se e a solução dada pela Hemobrás foi aplicada e bem-sucedida, como mostram os números”.
Na visão do diretor Industrial da Hemobrás, Antônio Edson de Lucena, esses desempenhos refletem na qualidade dos produtos oferecidos à população. “São conquistas grandiosas para a Empresa e para a população brasileira porque vemos o amadurecimento do sistema de coleta e de uma utilização cada vez maior do plasma para beneficiamento industrial em favor da produção de medicamentos”, afirmou.
Hemorrede
Como forma de fortalecer a Hemorrede brasileira, a Hemobrás reforçou o trabalho qualificando hemocentros em todo o país e ampliando a capacidade de armazenamento de plasma. “Ao todo, 61 serviços foram qualificados para envio de plasma à Hemobrás e, desses, 55 hemocentros já enviam, juntos, cerca de 20 mil litros de plasma mensalmente. A diferença entre os qualificados e os que já fazem os respectivos envios se dá porque existe um tempo entre o serviço ser qualificado e passar a enviar o plasma em função da necessidade de algumas adequações no processo e sistema e necessidade de obtenção de autorização do Ministério da Saúde”.
No planejamento para 2025, a Hemobrás pretende ampliar o número de hemocentros qualificados, requalificar os já aptos para o fornecimento de plasma, e aumentar a capacidade de armazenamento e envio de plasma dos que já são fornecedores. “Esse trabalho será resultado de investimentos do Novo Programa de Aceleração do Crescimento (PAC) do Governo Federal”, concluiu.
O investimento do governo federal na ampliação do volume de plasma coletado nos hemocentros contou com o valor de R$ 100 milhões como parte do PAC, que tem como um dos objetivos renovar e ampliar o parque tecnológico dos serviços de hemoterapia. “A ação do Ministério da Saúde já está em fase de assinatura de contratos e vai beneficiar, inicialmente, 56 hemocentros, de um total de 120 selecionados. A expectativa é que o aumento da capacidade de armazenamento desses hemocentros seja de fundamental importância para que a Hemobrás chegue, ao final de 2025, com mais de 300 mil litros captados”, informou.
Por - Agência Brasil








_large.jpg)

_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)




