A calvície (ou a queda de cabelo em geral) é uma preocupação que vai além da estética, especialmente quando associada ao estresse e à saúde mental.
Embora a calvície tenha causas genéticas e hormonais, fatores emocionais podem intensificar a perda capilar e agravar quadros preexistentes. Especialistas explicam como essas condições se conectam e como proteger a saúde capilar.
Como o estresse afeta os fios
O estresse é um dos principais gatilhos para o eflúvio telógeno, um tipo de queda de cabelo temporária que ocorre quando o corpo reage a situações adversas ou mudanças metabólicas e hormonais.
“O eflúvio telógeno geralmente é uma resposta do corpo a um fator estressante ou a mudanças metabólicas e hormonais”, explica a dermatologista Isabel Martinez.
Segundo Ana Carolina Sumam, médica dermatologista, momentos de grande pressão emocional podem provocar queda difusa, que afeta de maneira generalizada todo o couro cabeludo.
“A lista de causas possíveis inclui estresse, doenças diversas, uso de medicamentos, cirurgias e até dietas restritivas”
Quando o estresse se torna crônico, há um impacto ainda maior na saúde capilar. A dermatologista Ana Carolina destaca que, além de acelerar a perda dos fios, o estresse também pode dificultar o crescimento de novos cabelos, agravando quadros como a calvície androgenética.
Saúde mental e alopecia
Condições autoimunes, como a alopecia areata, também podem ser desencadeadas ou agravadas por questões emocionais. Nesse caso, a queda de cabelo acontece de forma localizada, em áreas circulares do couro cabeludo, podendo avançar para a perda total dos fios.
“Na alopecia areata, o sistema imunológico ataca os folículos capilares, resultando em áreas sem cabelo, mas a condição é reversível na maioria dos casos”, ressalta Ana Carolina.
A dermatologista explica que na alopecia androgenética, o estresse atua como um acelerador.
“Fatores como poluição, deficiências vitamínicas e estresse podem influenciar a intensidade e a velocidade da perda de cabelo”
Tratamentos e abordagens integrada
Cuidar da saúde emocional é essencial para conter a queda de cabelo associada ao estresse. Isabel Martinez reforça que os tratamentos capilares são mais eficazes quando aliados ao controle do estresse e a um estilo de vida equilibrado.
“Controlar o estresse, evitar deficiências nutricionais e proteger o cabelo de fatores externos são práticas que ajudam a manter a vitalidade dos fios”, aponta a especialista.
Para tratamentos específicos, o uso de medicamentos como o minoxidil e os inibidores de 5-alfa-redutase, como finasterida, são opções comuns, mas precisam ser indicados por um dermatologista. Além disso, há terapias de consultório, como laser e microagulhamento, que podem revitalizar o couro cabeludo.
Em quadros mais complexos, a alopecia areata pode requerer intervenções como corticoides ou imunomoduladores. Terapias regenerativas, como o Plasma Rico em Plaquetas (PRP), também têm mostrado bons resultados, embora ainda sejam mais comuns em países como os Estados Unidos e a Europa.
Sinais de alerta e a importância do diagnóstico precoce
Estar atento aos primeiros sinais de queda de cabelo é fundamental. “Perceber o couro cabeludo mais visível, especialmente com o cabelo molhado, é um indicativo de que pode haver um problema evoluindo para a calvície”, alerta Isabel.
O diagnóstico preciso requer exames como a tricoscopia, que analisa o couro cabeludo em detalhes e ajuda a identificar características específicas da queda de cabelo. Segundo Ana Carolina, exames laboratoriais também podem ser necessários para avaliar fatores hormonais e nutricionais.
Embora a calvície possa ter um forte componente genético, cuidar da saúde mental e controlar o estresse são medidas essenciais para preservar a saúde capilar e evitar agravamentos.
Por InfoMoney
Muito se fala em dieta detox para "desintoxicar" o organismo após o excesso de comida ou uma bebedeira, algo muito comum após as ceias de fim de ano. Mas, no caso da comida em excesso, o que ela faz é levar uma carga de colesterol bastante aumentada para o fígado. E, se esse excesso não for continuado nos próximos dias, ocorre um pico de colesterol, e, em seguida, tudo se normaliza.
A médica endocrinologista e diretora do Departamento de Endocrinologia do Esporte e Exercício da Sociedade Brasileira de Endocrinologia e Metabologia (SBEM), Cristina Schreiber, explica que não há necessidade de um ritual para a "detoxificação" do organismo. O que podemos fazer nos dias posteriores para voltar a ter níveis normais de colesterol por meio da dieta é:
- Comer alimentos mais leves nos dias subsequentes, como saladas, legumes, frutas e sopas: esses alimentos são de mais fácil digestão e os mais naturais para o organismo.
- Aumentar a hidratação, principalmente com água.
- Optar por carnes magras.
- Escolher amidos provenientes de carboidratos complexos, como mandioca, cenoura e beterraba.
- Manter a atividade física durante o período de festas: isso aumenta a drenagem linfática e permite que a gente gaste parte da energia em excesso ingerida, tanto pelo álcool quanto pela alimentação.
- Evitar alimentos ultraprocessados, que são ricos em agentes químicos, como corantes, conservantes, estabilizantes, entre outros.
"É importante, em todas as situações, priorizar os alimentos naturais, aquelas comidinhas que compramos na feira e preparamos em casa, como verduras, legumes e frutas", defende a gastroenterologista do Hospital Sírio-Libanês, Débora Poli.
Se o excesso foi de álcool, vale investir na hidratação com água, isotônicos e consumir alimentos ricos em potássio, como banana. É importante destacar que nenhuma dose de álcool é segura, principalmente para o cérebro.
Os chás podem ajudar?
Schreiber afirma que não há nenhum chá com o poder de "detoxificar" o organismo, mas os chás são uma excelente opção de hidratação, principalmente os que não contêm cafeína. O ideal é que os chás com cafeína sejam ingeridos até às 14h. Chás de camomila ou erva-doce podem ajudar na digestão.
A médica alerta também que existem pessoas no Brasil que selecionam folhas de um jardim ou quintal para o uso próprio em chás, mas essa sabedoria popular tem se perdido com o tempo.
"Essa prática deve ser feita com muito cuidado, porque o chá pode não ser da planta que a pessoa acredita estar ingerindo. Ao consumir o chá, é preciso ter cuidado para evitar uma intoxicação. Precisamos entender o chá também como um possível medicamento, já que eles têm ação terapêutica. Muitas drogas são criadas e fabricadas a partir de produtos de plantas", diz Schreiber.
Por G1
O verão e os dias mais quentes também marcam o período de reprodução dos morcegos, o que torna mais frequente a entrada acidental desses animais em residências e áreas urbanas. Diante desse cenário, a Secretaria de Estado da Saúde (Sesa) alerta a população para redobrar os cuidados, evitando o contato direto com os animais e prevenindo a transmissão da raiva.
Nesta época, os morcegos estão mais ativos e em busca de alimento e abrigo, e esse aumento na atividade eleva o risco de interação com humanos e animais domésticos, facilitando a contaminação da raiva, uma doença grave e quase sempre fatal. A raiva é transmitida pela saliva de animais infectados, seja por mordidas, arranhões ou contato com mucosas e feridas abertas. Por isso, a Sesa reforça que qualquer interação com morcegos deve ser evitada.
De acordo com dados do Sistema de Informação de Agravos de Notificação (Sinan), 41,6% dos casos de agressões por morcegos ocorrem entre dezembro e março, sendo que os meses de janeiro e fevereiro apresentam um aumento expressivo nos atendimentos antirrábicos em comparação aos meses mais frios do ano.
Em 2023, entre janeiro/fevereiro (verão) e maio (outono), houve uma diferença de 83% nos casos, com volume muito maior nos meses mais quentes. Em 2024, o padrão se manteve, com uma diferença de 71% no início do ano em comparação com maio.
ALERTA À POPULAÇÃO – No caso de sofrer qualquer tipo de agressão por animais mamíferos, a orientação é lavar o ferimento imediatamente com água corrente e sabão, procurar rapidamente uma unidade de saúde, fazer o tratamento quando for indicado sem faltar às vacinações. Evite tocar em qualquer morcego, vivo ou morto – são animais de hábitos noturnos. Quando encontrados caídos, andando ou voando durante o dia podem estar doentes com o vírus da raiva.
O contato direto com morcegos por toque, arranhões ou mordidas é grave. Caso isso aconteça, procure a unidade de saúde mais próxima. Se encontrar um morcego com hábitos incomuns ou mortos em casa a indicação é isolar o local onde o animal foi encontrado ou prendê-lo com um balde, e depois disso entrar em contato com a Secretaria Municipal de Saúde.
Qualquer espécie de morcego pode transmitir o vírus da raiva, não apenas o hematófago – aquele que se alimenta de sangue. É importante a vacinação anual contra raiva de cães e gatos, mesmo para animais idosos e que não tenham acesso às ruas.
Por AEN/PR
Em 2023, o Brasil registrou aumento de 4,5% no número de casos de HIV em comparação a 2022. No entanto, no mesmo período, a taxa de mortalidade caiu para 3,9 óbitos, a menor dos últimos dez anos, conforme dados divulgados nesta quinta-feira (12) pelo Ministério da Saúde.

No total, foram registrados 38 mil casos da doença no ano passado. A Região Norte teve a maior taxa de detecção (26%), seguida pela Região Sul, 25%. A maioria dos casos foi registrada entre homens (cerca de 27 mil). Quanto à faixa etária, os casos ocorrem entre pessoas de 25 a 29 anos de idade.
As mortes por aids chegaram a 10.338 em 2023, o menor registro desde 2013.
Segundo o Ministério da Saúde, a elevação de casos está relacionada à ampliação da oferta da Profilaxia Pré-Exposição (PrEP).
"Uma vez que para iniciar a profilaxia, é necessário fazer o teste. Com isso, mais pessoas com infecção pelo HIV foram detectadas e incluídas imediatamente em terapia antirretroviral. O desafio agora é revincular as pessoas que interromperam o tratamento ou foram abandonadas, muitas delas no último governo, bem como disponibilizar o tratamento para todas as pessoas recém diagnosticadas para que tenham melhor qualidade de vida", diz nota da pasta.
Neste ano, o Brasil alcançou 109 mil usuários com tratamento PrEP, ante 50,7 mil em 2022. A profilaxia é distribuída, de forma gratuita, pelo Sistema Único de Saúde (SUS), sendo uma das principais estratégias para prevenir a infecção pelo HIV.
O aumento dos diagnósticos fez o Brasil alcançar mais uma etapa para eliminar a aids como problema de saúde pública até 2030, compromisso assumido com as Nações Unidas. Em 2023, 96% das pessoas infectadas por HIV e que não sabiam da condição foram diagnosticadas.
A meta da ONU prevê que 95% das pessoas vivendo com HIV diagnosticadas; 95% delas em tratamento antirretroviral; e, do grupo em tratamento, 95% com HIV intransmissível. Atualmente, os percentuais brasileiros para esses requisitos são 96%, 82% e 95%, respectivamente, conforme o ministério.
Por - Agência Brasil
Os casos de Síndrome Respiratória Aguda Grave (SRAG) aumentaram em seis unidades federativas e em dez capitais brasileiras, de acordo com dados do novo boletim Infogripe, divulgado nesta quinta-feira (12), no Rio de Janeiro, pela Fundação Oswaldo Cruz.

A tendência de crescimento foi observada no Ceará, Distrito Federal, Espírito Santo, Maranhão, Rondônia e Santa Catarina. As capitais com sinal de aumento são Aracaju, Brasília, Boa Vista, Campo Grande, Florianópolis, Fortaleza, João Pessoa, Porto Velho, São Luís e Vitória.
O levantamento destaca que o crescimento no Ceará se deve às infecções por covid-19, principalmente entre a população mais idosa. Já no Distrito Federal, no Maranhão e em Santa Catarina, houve expansão de casos graves principalmente em crianças e adolescentes infectados por rinovírus.
A pesquisadora do Programa de Computação Científica da Fiocruz e da plataforma InfoGripe Tatiana Portella alerta que, com o aumento dos casos de covid-19 no Ceará, é possível que o vírus se espalhe para outros estados.
"É importante que todas as pessoas dos grupos de risco, como idosos, crianças, grávidas, puérperas, indígenas, profissionais de saúde e outros grupos também recomendados pelo Ministério da Saúde estejam em dia com a vacinação", enfatiza a pesquisadora.
Diagnóstico confirmado
Nas últimas quatro semanas, entre os casos com diagnóstico confirmado para algum vírus, 40,5% deram positivo para rinovírus e 29,6% para coronavírus. Mas entre os óbitos decorrentes de SRAG, 58,6% foram causados por covid-19. De maneira geral, as internações são mais frequentes entre crianças de até dois anos, enquanto as mortes são mais numerosas entre a população a partir de 65 anos.
Até o dia 7 de dezembro, mais de 167 mil casos de SRAG tinham sido notificados em todo o Brasil, com cerca de 10 mil mortes. O vírus sincicial respiratório foi o mais recorrente entre os casos com diagnóstico positivo para algum vírus, mas quase 60% das mortes com resultado confirmado foram provocadas por covid-19.
Por isso, a pesquisadora da Fiocruz lembra que as regras de etiqueta sanitária e a atenção aos sinais de alerta continuam valendo: "Caso apresente qualquer sinal de gripe ou resfriado, o ideal é ficar em isolamento em casa. Se não for possível fazer esse isolamento, o recomendado é sair de casa usando uma boa máscara. Diante de qualquer sinal de piora desses sintomas de síndrome gripal, é muito importante procurar um atendimento médico", finalizou.
Por - Agência Brasil
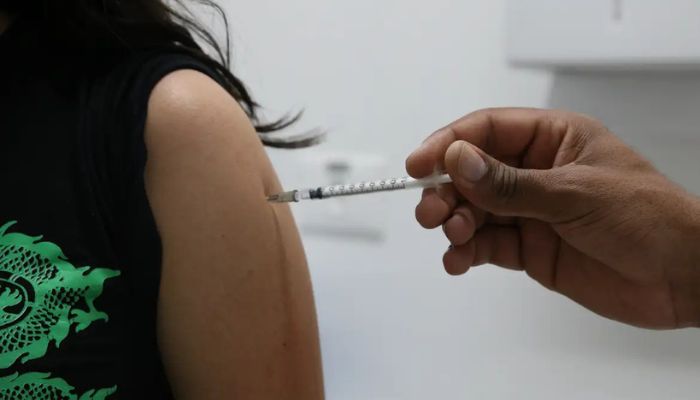
Novo lote de vacinas contra covid-19 será entregue a todos os estados e ao Distrito Federal, até esta terça-feira (10). São cerca de 1,5 milhão de doses da vacina Serum, que tem eficácia comprovada de 90% contra casos sintomáticos em adultos. 

Elas fazem parte de um lote de quase 70 milhões doses adquiridas pelo Ministério da Saúde em um pregão eletrônico para manter os estoques do Sistema Único de Saúde abastecidos por dois anos. O Programa Nacional de Imunizações espera distribuir pelo país novas remessas nas próximas semanas, totalizando 5 milhões de doses entregas até o fim do mês.
Além de ter apresentado bons resultados nos testes de eficácia e segurança, a vacina produzida pela Zálika Farmacêutica tem maior prazo de validade, e pode ser transportada e conservada de forma mais simples. O imunizante foi aprovado pela Agência Nacional de Vigilância Sanitária (Anvisa) para aplicação em pessoas acima de 12 anos. Por isso, as crianças continuarão recebendo o imunizante produzido pela Pfizer.
O Ministério da Saúde também está aproveitando as novas entregas para enviar um documento aos estados com orientações sobre a estratégia atual de vacinação contra a covid-19. Desde o começo do ano, a vacina faz parte do calendário básico das crianças. Além disso, ainda é recomendada a vacinação de gestantes, e reforços periódicos para idosos e pessoas que fazem parte de grupos vulneráveis.
As crianças devem receber a primeira dose a partir dos seis meses de idade, e a segunda deve ser tomada quatro semanas depois. Esse esquema básico vale para todas com menos de 5 anos e depois disso é preciso tomar uma dose de reforço. Já as gestantes devem receber uma dose durante a gestação, e caso isso não aconteça, precisam se vacinar durante o puerpério.
Os idosos com mais de 60 anos devem reforçar a vacinação a cada seis meses, assim como todas as pessoas com mais de 5 anos que tenham alguma imunodeficiência.
Os demais grupos prioritários, como indígenas e quilombolas, pessoas com deficiências ou comorbidades, ou ainda aquelas que estão privadas de liberdade, devem receber uma dose anual.
Por - Agência Brasil


-PortalCantu-28-12-2024.png)
-PortalCantu-25-12-2024.png)
-PortalCantu-17-12-2024.png)




_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)
_large.jpg)



