As hospitalizações por síndromes respiratórias agudas graves (SRAG) ligadas à covid-19 estão em alta no Centro-Sul do Brasil, e, em alguns estados, há "cocirculação" com o vírus Influenza A, causador da gripe.
O alerta foi feito pelo Boletim InfoGripe, divulgado nesta quinta-feira (29) pela Fundação Oswaldo Cruz (Fiocruz), em um cenário em que a circulação simultânea dos vírus da covid-19 e da dengue já causa dúvidas na população pela semelhança entre os sintomas.

O pesquisador do Programa de Computação Científica (Procc/Fiocruz) e coordenador do InfoGripe, Marcelo Gomes, descreve a sobreposição das infecções de transmissão respiratória como preocupante.
"É um cenário nacional que preocupa bastante. Praticamente todo o Centro-Sul com o crescimento associado à covid-19, alguns estados do Sudeste e do Sul com uma cocirculação - ou seja, circulando ao mesmo tempo covid-19 e influenza A. Embora a covid esteja gerando um número muito mais expressivo de internações do que a gripe, observamos essa circulação simultânea. Alguns estados do Nordeste, em particular a Bahia, também mostram aumento de internações com uma associação bastante sugestiva da gripe."
Marcelo Gomes recomenda que quem estiver com sintomas e sinais de infecção respiratória fique em casa e faça repouso. Se for indispensável sair, a recomendação é usar uma máscara PFF2 ou N95 para evitar a disseminação do vírus. Essas orientações valem especialmente para quem precisar ir a uma unidade de saúde.
A SRAG por covid-19 apresenta tendência de alta no Distrito Federal, Espírito Santo, em Goiás, Minas Gerais, Mato Grosso, Mato Grosso do Sul, no Paraná, Rio de Janeiro, Rio Grande do Sul, em Santa Catarina e São Paulo.
Já as associações entre a síndrome e a influenza A (gripe) se dão principalmente na Bahia, no Rio de Janeiro, Rio Grande do Sul, em Santa Catarina e São Paulo.
Segundo o boletim, nas quatro últimas semanas epidemiológicas, os vírus respiratórios que mais causaram os casos de SRAG foram influenza A (10,3%), vírus sincicial respiratório (10,8%) e Sars-CoV-2/covid-19 (70,6%).
Por - Agência Brasil
Em meio a uma explosão de casos de dengue e o aumento de infecções por covid-19 no Brasil, sintomas como febre, dor de cabeça e mal-estar passaram a assustar e gerar muitas dúvidas. No atual cenário epidemiológico, é importante saber diferenciar os sinais de cada enfermidade.

Em entrevista à Agência Brasil, o infectologista do Serviço de Controle de Infecção do Hospital Albert Einstein, Moacyr Silva Junior, lembrou que, embora igualmente causadas por vírus, dengue e covid-19 são transmitidas de maneiras completamente diferentes. Enquanto a infecção por dengue acontece pela picada do mosquito Aedes aegypti, a infecção por covid-19 se dá por via aérea, por contato próximo a uma pessoa doente, como tosse ou espirro.
“A transmissão da covid-19 acontece de pessoa para pessoa. É uma transmissão respiratória por tosse, expectoração, gotículas, contato de mão. Muitas vezes, a pessoa assoa o nariz, não higieniza as mãos e passa para outra pessoa. A dengue não, está relacionada ao mosquito mesmo. O mosquito pica uma pessoa infectada e, posteriormente, vai picar outra pessoa sã e transmitir o vírus de uma pessoa para outra, mas você tem o vetor.”
O infectologista explica a diferença básica nos sintomas das duas doenças:
“Quando a gente pensa em covid-19, o quadro é muito relacionado a um quadro respiratório ou de resfriado comum e dor no corpo. Já na dengue, geralmente, é um quadro mais seco. Esse quadro respiratório geralmente está ausente. Não vai haver infecção das vias aéreas superiores. É mais dor atrás dos olhos, dor no corpo, mal-estar. Não vai estar associado à coriza, tosse e expectoração.”
Dengue
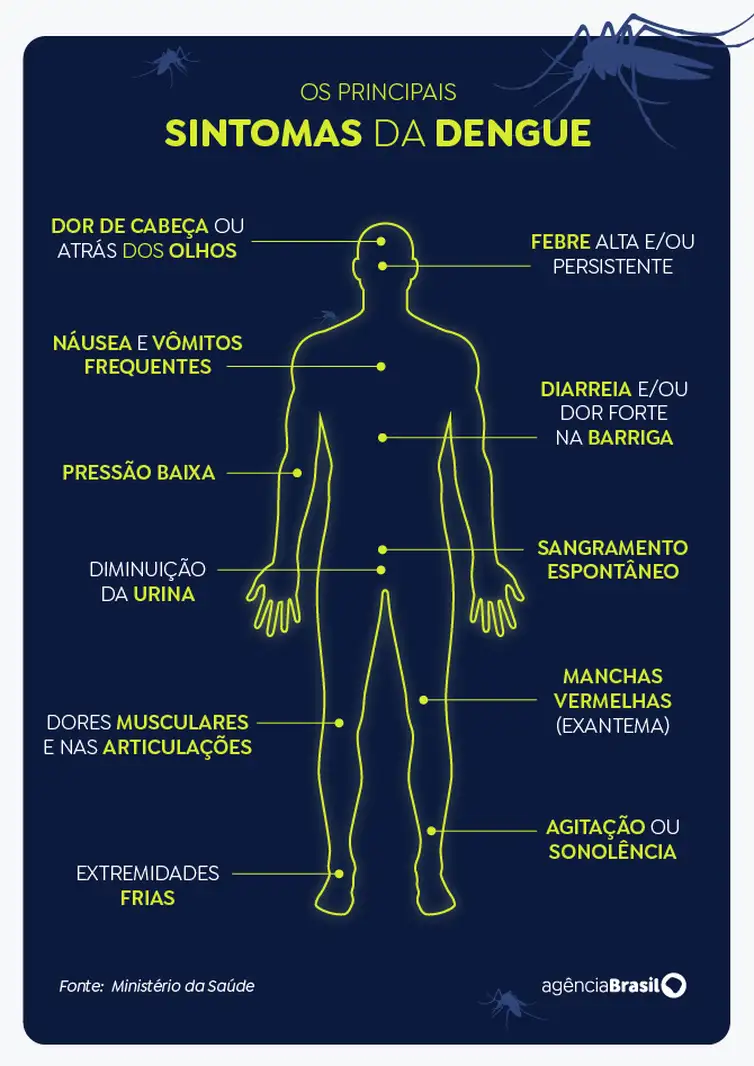
O Ministério da Saúde define a dengue como uma doença febril aguda, sistêmica, debilitante e autolimitada. A maioria dos pacientes se recupera, mas parte deles pode progredir para formas graves da doença.
A quase totalidade dos óbitos por dengue é classificada pela pasta como evitável e depende, na maioria das vezes, da qualidade da assistência prestada e organização da rede de serviços de saúde.
“Os sinais clássicos da dengue são febre, geralmente junto com dor no corpo, dor atrás dos olhos, mal-estar e prostração. É uma febre que chega a 38° ou 39°. Tudo bem associado”, explicou o infectologista.
Após o período febril, entretanto, é preciso manter a atenção. Com o declínio da febre após os primeiros dias, alguns sinais classificados como de alarme podem estar presentes e marcam o início da piora do paciente.
“O agravamento da dengue acontece em torno do terceiro ao quinto dia, quando a febre desaparece. É interessante porque, geralmente, quando a febre desaparece, a gente acha que está melhorando. Mas, no caso da dengue, pode se um sinal de que a coisa pode piorar.”
“Nessa piora, os sinais de alerta são vômitos recorrentes, a pessoa não consegue se alimentar, fica bem desidratada, dor de barriga, surgem manchas pelo corpo. São sinais de gravidade. Então, no terceiro dia, caso a febre suma e a pessoa se sinta pior, vale procurar o posto de saúde para ser avaliada e verificar a gravidade.”
Covid-19
Já a covid-19 se caracteriza por uma infecção respiratória aguda causada pelo coronavírus SARS-CoV-2 e é classificada pelo Ministério da Saúde como potencialmente grave, de elevada transmissibilidade e de distribuição global.
A doença pode apresentar manifestações clínicas leves, quadros moderados, graves e até críticos.
A maioria dos casos são marcados pela presença de sintomas como tosse, dor de garganta ou coriza, seguidos ou não de febre, calafrios, dores musculares, fadiga e dor de cabeça.
“A covid pode não ter febre. O paciente vai apresentar um quadro de tosse, expectoração, dor de garganta, obstrução nasal associada à dor no corpo. Acompanhado ou não de febre”, explicou Moacyr Silva Júnior.
“Felizmente, com a vacinação, a gente não está tendo mais casos graves de covid-19, com internação. A pessoa pode ficar em casa e tratar coma analgésicos e antitérmicos. Os sinais de gravidade são falta de ar que persiste, cansaço importante, frequência respiratória mais aumentada e uma febre que pode persistir, diferentemente da dengue. Nesses casos, o paciente deve procurar assistência médica.”
Em casos graves, classificados como Síndrome Respiratória Aguda Grave, há desconforto respiratório, pressão persistente no tórax ou saturação de oxigênio menor que 95% em ar ambiente, além de coloração azulada de lábios ou rosto. Nos casos críticos, há necessidade de suporte respiratório e internações em unidades de terapia intensiva (UTI).
Automedicação
Com os sistemas de saúde públicos e particulares sobrecarregados, o paciente, muitas vezes, opta por tomar medicamentos por conta própria. O infectologista alerta, entretanto, que a automedicação, apesar de ser vista como uma solução para o alívio imediato dos sintomas, deve ser feita com cautela para que não haja consequências mais graves – sobretudo em casos de dengue.
“Em relação à covid, particularmente, a dipirona e a lavagem nasal com soro fisiológico já ajudam e diminuem os sintomas até passar a fase. Já em relação à dengue, além do analgésico, que seria a dipirona, precisamos de uma hidratação bastante importante, algo em torno de três litros por dia de hidratação oral. Pode ser suco, água de coco e água. Associados à dipirona, para diminuir os sintomas de dor muscular. O que é contraindicado é o ácido acetilsalicílico, o AAS, que pode piorar os sinais de hemorragia caso o paciente evolua para dengue hemorrágica”, concluiu.
Por - Agência Brasil
A secretária de Vigilância em Saúde e Ambiente do Ministério da Saúde, Ethel Maciel, alertou para o alto número de casos graves de dengue no país – sobretudo entre idosos com algum tipo de comorbidade.
A declaração foi dada nesta quarta-feira (28) durante reunião com o Conselho Nacional de Secretários de Saúde (Conass) e o Conselho Nacional de Secretarias Municipais de Saúde (Conasems).

“Esse é nosso pior pico dos últimos anos”, disse Ethel. “Precisamos pensar em uma entrada diferenciada para esses idosos no sistema de saúde. Uma porta de entrada para diagnóstico inicial e, para os pacientes que já estão com dengue e apresentaram piora no quadro, outro tipo de atendimento. Eles não podem competir com todos os outros para serem avaliados”, disse. São mais de 7,7 mil casos considerados grave e com sinais de alarme, conforme dados do ministério.
De acordo com a secretária, apesar do aumento de casos graves, o país registra menor letalidade provocada pela dengue. Os principais sorotipos que circulam no Brasil neste momento, segundo ela, são o 1 e o 2, mas há registros do tipo 3 e do 4. No ano passado, o principal sorotipo em circulação era o 2.
Durante a reunião, em Brasília, a secretária lembrou que, em 2023, o pico da dengue foi registrado entre o final de março e o início de abril. Em 2024, dados da pasta mostram que os primeiros dois meses já ultrapassaram o total de casos registrados durante o pico do ano anterior.
O painel de monitoramento de arboviroses do Ministério da Saúde registra, desde 1º de janeiro, 991 mil casos prováveis de dengue e 195 mortes confirmadas. Há ainda 674 mortes em investigação. O índice de incidência, atualmente, é de 488 casos para cada grupo de 100 mil habitantes.
Dia D
No próximo sábado (2), o Ministério da Saúde, em parceria com estados e municípios, vai realizar o Dia D de combate à doença. Com o tema Brasil Unido Contra a Dengue, serão realizadas ações de orientação para a população sobre os cuidados para evitar a disseminação da doença, como eliminar os criadouros do mosquito transmissor.
Vacinação
Em entrevista nessa terça-feira (27), a ministra da Saúde, Nísia Trindade, esclareceu que a vacina contra a dengue continuará a ser disponibilizada para os municípios selecionados pela pasta para a faixa etária entre 10 e 14 anos. Os imunizantes para as idades de 10 e 11 anos já foram distribuídos.
Segundo ela, o quadro atual da vacinação no país não é uma resposta para a situação de surto epidêmico, especialmente porque a vacina contra a dengue é composta por duas doses, com três meses de intervalo entre elas.
O laboratório Takeda, fabricante da vacina Qdenga, vai ampliar a produção das doses por meio de um acordo com o laboratório indiano Biological, que passará a fabricar 50 milhões de doses da Qdenga por ano. Com isso, a meta de entrega de 100 milhões de doses poderá ser atingida até 2030.
Popularmente conhecido como dengue hemorrágica, o agravamento da dengue se caracteriza por uma queda acentuada de plaquetas – fragmentos celulares produzidos pela medula óssea que circulam na corrente sanguínea e ajudam o sangue a coagular – e que geralmente leva ao extravasamento grave de plasma.
O termo dengue hemorrágica, na verdade, deixou de ser usado pela Organização Mundial da Saúde (OMS) em 2009, uma vez que a hemorragia, nesses casos, nem sempre está presente.

De acordo com as diretrizes publicadas pela OMS, as autoridades sanitárias atualmente distinguem as infecções basicamente entre dengue e dengue grave. Enquanto os casos de dengue não grave são subdivididos entre pacientes com ou sem sinais de alerta, a dengue grave é definida quando há vazamento de plasma ou de acúmulo de líquidos, levando a choque ou dificuldade respiratória. Pode haver ainda sangramento grave e comprometimento de órgãos como fígado e até mesmo o coração.
A OMS diz que, de 2009 em diante, a magnitude do problema da dengue no mundo aumentou de forma dramática, além de se estender, geograficamente, a muitas áreas anteriormente não afetadas pela doença. A avaliação da entidade é que a dengue foi e permanece sendo, ainda hoje, a mais importante doença viral humana transmitida por artrópodes – grupo de animais invertebrados que inclui o mosquito Aedes aegypti, transmissor da doença.
Atualmente, a classificação de gravidade clínica para a dengue definida pela OMS e seguida pelo Ministério da Saúde no Brasil é a seguinte:
Dengue sem sinais de alarme
Nesses casos, o paciente apresenta febre geralmente por um período de 2 a 7 dias acompanhada de duas ou mais das seguintes manifestações clínicas: náusea ou vômitos; exantema (erupção cutânea); dor de cabeça ou dor atrás dos olhos; dor no corpo ou nas articulações; petéquias (manchas avermelhadas de tamanho pequeno); e baixos níveis de glóbulos brancos no sangue.
Dengue com sinais de alarme
Qualquer caso de dengue que apresente um ou mais dos seguintes sinais durante ou preferencialmente após a queda da febre: dor abdominal intensa e sustentada ou sensibilidade no abdômen; vômito persistente; acúmulo de líquidos; sangramento de mucosas; letargia ou inquietação; hipotensão postural (pressão arterial baixa ao levantar-se da posição sentada ou deitada); aumento do fígado; e aumento progressivo do hematócrito (porcentagem de hemácias no sangue), com queda na contagem de plaquetas.
Dengue grave
Qualquer caso de dengue que apresente uma ou mais das seguintes manifestações clínicas: choque ou dificuldade respiratória devido a extravasamento grave de plasma dos vasos sanguíneos; sangramento intenso; e comprometimento grave de órgãos (lesão hepática, miocardite e outros).
Por - Agência Brasil
Embora o uso de remédios esteja associado à prevenção e ao tratamento de doenças, os efeitos colaterais de certas medicações podem afetar diretamente a habilidade de dirigir. O alerta é da Associação Brasileira de Medicina do Tráfego (Abramet).

A entidade publicou uma diretriz de conduta médica que avalia o uso de diversos medicamentos – sobretudo os que contêm substâncias psicoativas – e suas consequências para quem vai conduzir veículos.
O documento cita a associação entre o uso de medicamentos, o desempenho na condução veicular e acidentes, com foco predominante nos ansiolíticos, sedativos, hipnóticos, antidepressivos, analgésicos opióides e anti-histamínicos.
“Outros remédios prescritos e/ou adquiridos sem prescrição também podem afetar a capacidade de condução segura, caso de anfetaminas, antipsicóticos e relaxantes musculares”.
Em nota, a Abramet informou que a diretriz, destinada a médicos do tráfego e demais profissionais do sistema de saúde, tem como propósito orientar políticas públicas ao chamar a atenção para os cuidados que o paciente deve ter quando assumir a direção.
A entidade avalia que os efeitos do uso de remédios sobre o ato de dirigir devem entrar no radar também de autoridades do Executivo e do Legislativo.
Recomendação
Em 2009, a associação chegou a recomendar à Agência Nacional de Vigilância Sanitária (Anvisa) a utilização de um símbolo de alerta nas embalagens dos chamados Medicamentos Potencialmente Prejudiciais ao Condutor de Veículos Automotores.
“A preocupação da Abramet vem da observação do cenário nacional: para se ter uma ideia, dados divulgados pela Fundação Instituto de Administração em conjunto com o Instituto Brasileiro de Executivos de Varejo & Mercado de Consumo registram que a compra de remédios já responde por 6,5% dos gastos das famílias brasileiras.”
“O Sindicato da Indústria de Produtos Farmacêuticos divulgou que a venda de medicamentos psiquiátricos disparou no Brasil após a pandemia de covid-19: o consumo de remédios para ansiedade cresceu 10% de 2019 a 2022; o de sedativos, usados para dormir, aumentou 33%; e o de antidepressivos saltou 34%.”
Em 2015, o consumo de remédios foi incluído entre os fatores de risco para sinistros de trânsito pela Organização Mundial da Saúde (OMS). Já em 2018, a Organização das Nações Unidas (ONU) agregou esse entendimento em resolução sobre segurança viária. “No Brasil, até o momento, nenhuma legislação aborda os riscos da interface entre medicamentos e a direção de veículos”, destacou a Abramet.
Classificação de substâncias
A diretriz avalia um conjunto de medicamentos comumente usados pela população e aponta os riscos associados à direção segura. No documento, a Abramet apresenta a classificação de diversos princípios ativos no quesito segurança.
Confira a seguir as classes de medicamentos e seus respectivos efeitos prejudiciais à direção:
- antidepressivos: sonolência, hipotensão, tontura, diminuição do limiar convulsivo, prejuízo nas funções psicomotoras;
- anti-histamínicos: sedação, aumento do tempo de reação e desempenho psicomotor prejudicado;
- benzodiazepínicos: quase todos os domínios cognitivos do desempenho do condutor são afetados;
- hipnóticos Z: sedação, lapsos de atenção, erros de rastreamento, diminuição do estado de alerta, instabilidade corporal;
- opiáceos: sedação, diminuição do tempo de reação, de reflexos e de coordenação, déficit de atenção, miose (pupilas contraídas) e diminuição da visão periférica.
Orientações
O documento também oferece um conjunto de orientações não apenas para médicos do tráfego, como também para os demais profissionais de saúde que prescrevem medicamentos e para os próprios motoristas usuários dessas medicações.
Ao médico do tráfego, a Abramet define um passo a passo no exame de aptidão, destacando os pontos de atenção a serem observados pelo especialista.
“A entidade informa que não cabe ao médico do tráfego questionar o uso de medicamentos pelo candidato a condutor, mas sim, avaliar os riscos e informá-los.”
Já para o médico que prescreve a medição, a associação recomenda que ele informe aos pacientes os impactos potenciais da medicação sobre a condução veicular e oriente sobre o cuidado redobrado durante o uso do remédio.
“Para muitas doenças há opções de tratamento, opte por prescrever medicamentos que tenham demonstrado ser desprovidos de efeitos prejudiciais sobre capacidade de condução”, reforça a diretriz.
Por fim, a entidade faz um alerta ao motorista, esclarecendo que tipo de medicamento pode afetar sua capacidade de dirigir:
“Podem prejudicar o motorista: remédios para dor, depressão, dormir, epilepsia, alergia, doenças dos olhos, emagrecer, gripe, entre outros, causando tonturas, dificuldades de concentração, mania, confusão, alucinações, convulsões, distúrbios visuais, bem como sonolência e sedação.”
“Pergunte sempre ao seu médico se o medicamento por ele receitado pode prejudicar a direção”, concluiu a Abramet.
Por - Agência Brasil
Especialistas da Organização Pan-Americana da Saúde (Opas), escritório regional da Organização Mundial da Saúde (OMS) para as Américas, e do Instituto Nacional de Câncer (Inca), reforçaram nesta terça-feira (20) a prevenção, detecção precoce e tratamento adequado do câncer. Essa foi a tônica de um encontro virtual realizado por especialistas para marcar o Dia Mundial do Câncer, no último dia 4.

Um dos destaques apresentados foi o Código Latino-Americano e Caribenho contra o Câncer (LAC Code), que elenca medidas de prevenção que devem ser acompanhadas pelas pessoas e orientações a ser seguidas por autoridades, como políticas de rastreio da doença e aplicação de vacinas, como no caso do HPV (vírus do papiloma humano, causador do câncer de colo de útero).
A diretriz latino-americana é composta por 17 ações, entre elas orientações já massificadas, como evitar fumar, prática de exercícios físicos, controle de peso e alimentação saudável. A relação também é fonte de conhecimento para capacitação de profissionais de saúde.
“Esse código traduz as evidências científicas mais recentes e as recomendações simples para que a população e os líderes, tomadores de decisão, possam andar na direção para prevenção do câncer”, afirmou a consultora nacional da Unidade Técnica de Determinantes da Saúde, Doenças Crônicas não Transmissíveis e Saúde Mental da Opas/OMS no Brasil, Larissa Veríssimo.
“Nós acreditamos que podemos garantir um risco menor de as pessoas desenvolverem câncer e morrerem da doença”, completou.
Números
Segundo o Inca, o câncer ocupa o segundo lugar entre as causas mais frequentes de morte no Brasil, perdendo apenas para doenças cardiovasculares. São esperados 704 mil novos casos anuais entre 2023 e 2025. Entre os fatores de risco, o maior vilão é o tabagismo, responsável por 161 mil mortes por ano, seguindo pelo consumo de alimentos ultraprocessados, com mais de 57 mil óbitos. Em relação ao álcool, 9 mil mortes por câncer são atribuíveis ao consumo desse tipo de bebida.
Ainda segundo estimativas do instituto, se nada for feito, e a tendência de aumento de casos for mantida na mesma velocidade, a União gastará R$ 7,84 bilhões em 2040 com procedimentos hospitalares e ambulatoriais no Sistema Único de Saúde (SUS) em pacientes oncológicos.
Investimento em prevenção
O diretor-geral do Inca, Roberto de Almeida Gil, defende que investimento em prevenção é uma forma de evitar gastos com tratamento, que são muito custosos e apresentam tendência cada vez mais crescente.
“Os custos aumentam exageradamente, eu diria, distorcidamente, perversamente. A gente não tem como ter sustentabilidade com a política atual de preços do tratamento da doença avançada”, avalia.
“Os nossos esforços na prevenção e detecção precoce são rentáveis e potencialmente econômicos. É a nossa solução de sustentabilidade”, defende Gil, ao destacar que a doença é um redutor de produtividade da economia. “O impacto que o câncer tem na capacidade produtiva também tem que ser mensurado e é muito grande”, afirma.
Restrição de consumo
O diretor-geral do Inca apresentou estudos sobre impactos econômicos positivos que haveria com a mitigação de alguns fatores de risco. Uma redução de 50 gramas por dia no consumo de carne processada (como presunto, mortadela, salsichas, linguiças ou carnes salgadas) pela população poderia representar, até 2040, uma economia entre R$ 169,70 milhões com o tratamento de câncer no SUS. O consumo médio em 2018 era 74,1 gramas diárias para os homens e 50,4 gramas para s mulheres.
No caso de bebida alcóolica, a média brasileira era consumo de 14,3 gramas de álcool por dia entre os homens e 8,8 gramas para mulheres. Se houvesse uma redução de um drink por semana (equivalente a um corte de 15 gramas de álcool), seria possível uma economia de R$ 161,39 milhões ao SUS.
Gil lembrou que o Brasil teve uma política bem-sucedida de redução do tabagismo, que caiu 64% entre 1989 e 2019, e elogiou resolução da Agência Nacional de Vigilância Sanitária (Anvisa), de 2009, que proíbe a comercialização, importação e propaganda dos cigarros eletrônicos, também conhecidos como vaper.
O diretor-geral do Inca defendeu uma restrição ao uso de agrotóxicos no país. “A gente tem um consumo exagero”, apontou.
Política nacional
No encontro entre Opas e Inca, recebeu destaque a Política Nacional de Prevenção e Controle do Câncer (PNPCC). A diretriz, descrita pela Lei 14.758, foi sancionada em dezembro do ano passado e tem como principais objetivos a redução da incidência e da mortalidade dos diferentes tipos de câncer e a promoção do acesso ao cuidado integral.
“A Política Nacional de Prevenção e Controle do Câncer no âmbito do SUS e o Código Latino-Americano e Caribenho contra o Câncer são duas iniciativas que se complementam e se reforçam”, disse a coordenadora de Prevenção e Vigilância do Inca, Marcia Sarpa.
“Hoje cada vez está mais claro que o câncer pode ser evitado se nós atuarmos em ações de prevenção específica, como a vacina para HPV, e atuamos em promoção de hábitos saudáveis de vida, estimulando a alimentação saudável, a atividade física, o controle do peso, evitando o tabagismo e tantos outros fatores que a gente sabe que estão envolvidos na causalidade do câncer”, ressaltou o coordenador-geral da Política Nacional de Prevenção e Controle do Câncer, Fernando Maia.
>> Conheça algumas das 17 ações que do Código Latino-Americano e Caribenho contra o Câncer:
- Não fume ou use qualquer tipo de tabaco. Se você usa, é possível parar. Se necessário, conte com ajuda profissional. Também não use cigarros eletrônicos, pois levam ao uso de produtos de tabaco.
- Mantenha ou atinja seu peso saudável, ao longo da vida, para ajudar a prevenir vários tipos de câncer.
- Faça atividade física diariamente, ao longo da vida, e limite o tempo que passa sentado. Ser uma pessoa fisicamente ativa ajuda a prevenir vários tipos de câncer.
- Faça uma alimentação saudável, com consumo de verduras, frutas, grãos integrais (pão e arroz integral), evite bebidas açucaradas (refrigerantes, sucos prontos com açúcar), beba água, limite consumo de alimentos ultraprocessados (doces, cereais matinais, salgadinhos, bolinhos, biscoitos), evite carne processada e embutidos (presunto, mortadela, salsichas, linguiças), limite consumo de carne vermelha e evite bebidas muito quentes.
- Amamente, quanto mais meses, melhor, para ajudar a prevenir o câncer de mama e o excesso de peso na criança.
- Proteja-se da exposição direta ao sol nos horários de maior intensidade para ajudar a prevenir o câncer de pele.
- Se você cozinha ou aquece sua casa com carvão mineral ou lenha, evite o acúmulo de fumaça dentro de casa.
- Se houver alta poluição do ar em seu ambiente (externo), limite o tempo em que você passa ao ar livre.
- Vacine-se contra os vírus das hepatites B e C e os adolescentes (meninas e meninos) do papiloma humano (HPV). Faça teste para o vírus da imunodeficiência humana (HIV) e use preservativo ou camisinha, especialmente com parceiros novos ou casuais.
- Não faça reposição hormonal na menopausa, a menos que seja indicada pelo seu médico. A reposição hormonal pode causar câncer de mama.
- Entre 50 e 74 anos, procure o serviço de saúde e solicite o exame de detecção precoce do câncer de cólon e reto (sangue oculto nas fezes ou colonoscopia). De acordo com os resultados, siga as recomendações do profissional de saúde.
- Entre 40 anos ou mais, vá ao serviço de saúde a cada dois anos para fazer um exame clínico das mamas. A partir dos 50 até os 74 anos, faça uma mamografia a cada dois anos. De acordo com os resultados, siga as recomendações do profissional de saúde.
- Entre 30 e 64 anos, procure o serviço de saúde e solicite o teste molecular do vírus do papiloma humano (HPV), pelo menos a cada 5 a 10 anos, para detecção precoce do câncer do colo do útero. Pergunte se você mesma pode coletar a amostra. Caso não tenha acesso ao teste de HPV, solicite o teste disponível em seu país. De acordo com os resultados, siga as recomendações do profissional de saúde.
Por - Agência Brasil


.jpg)
.jpg)



.jpg)
.jpg)
.jpg)






_large.jpg)
_large.jpg)



-PortalCantu-28-04-2024_large.jpg)
-PortalCantu-14-04-2024_large.jpg)

